De varíola dos macacos a Covid-19: vivemos a era das pandemias?
Não é impressão: as doenças infecciosas estão com tudo. Precisamos nos preparar melhor para enfrentá-las
É comum ler por aí que a pandemia de Covid-19 pegou o mundo de surpresa. A ideia é sedutora, uma vez que nos exime de certa responsabilidade, mas só em parte verdadeira.
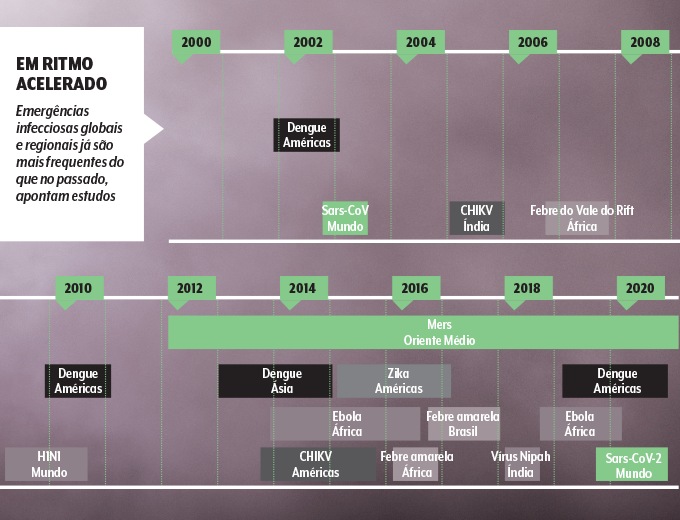
Claro, pouca gente apostaria nos coronavírus como futuro grande problema da humanidade, apesar dos sustos provocados por seus parentes Sars e Mers em 2003 e 2012. Mas surtos assustadores de doenças, assim como o surgimento de novos patógenos, são um fenômeno natural na nossa história. E uma ameaça em ascensão há pelo menos duas décadas.
No hoje clássico Contágio (Companhia das Letras – clique para comprar*), de 2012, o escritor de ciências americano David Quammen já examinava uma série de epidemias recentes e lançava suposições sobre o que estava por vir.
Suas indagações foram proféticas! “A Próxima Grande Pandemia será causada por um vírus? Sairá de uma floresta pluvial ou de um mercado no sul da China? Matará 20 ou 30 milhões de pessoas?”, escreveu.
Menos de dez anos depois, não é preciso ser um virologista para responder às perguntas feitas por Quammen. Sim, chegou um vírus. Se não de um mercado, de algum lugar do centro da China. E vitimou, até agora, 6 milhões de pessoas — número subestimado, que continua subindo.
Foi a primeira vez que cientistas tiveram a oportunidade de testemunhar uma doença desconhecida se espalhar de forma tão rápida e avassaladora. Do ponto de vista tecnológico, respondemos à altura, com vacinas feitas em tempo recorde, novos medicamentos e o estudo profundo da genética viral.
Mas também ficou evidente que não basta pesquisa de ponta. Porque, além de causar estragos maiores que sintomas físicos, um vírus dessa magnitude só pode ser contido com o emprego de recursos mais antigos, que estão caindo em desuso, como empatia e respeito à natureza.
Eis uma lição a ser (re)aprendida sempre. Para os experts, a próxima pandemia é questão de tempo. E a Covid, mesmo sem ter acabado, seria uma amostra do que vem por aí.
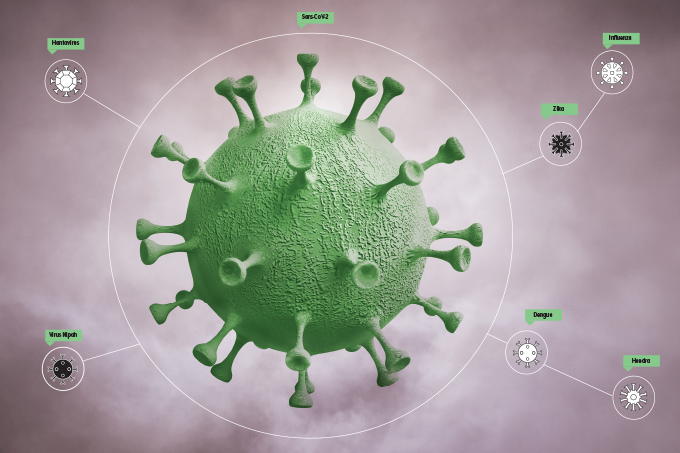
Estima-se que, de cada dez doenças contagiosas, seis sejam zoonoses, isto é, transmitidas originalmente de animais para humanos. E pode ser que parte das outras quatro, como o sarampo, tenha em algum momento — centenas ou milhares de anos atrás — saltado de outro bicho e se adaptado para colonizar a humanidade.
Como Quammen diz em Contágio, as infecções são “uma espécie de cimento natural que liga uma criatura a outra”. O vírus influenza coabita em nós, nas aves migratórias e nos porcos. É graças a essa interação que ele sofre mutações periódicas que lhe conferem a habilidade de enganar o sistema imune do hospedeiro.
O HIV, causador da aids, foi uma zoonose um dia. O ebola também: salta periodicamente de um reservatório animal ainda misterioso para outro hospedeiro, mais próximo do homem. Causa surtos esporádicos e autolimitados, dada a alta letalidade da doença, e depois se esconde de novo na natureza.
O Sars-CoV-2 é o mais novo membro dessa categoria, já que havia vírus muito parecidos com ele habitando morcegos em cavernas no sul da Ásia.
Sim, vira e mexe surge um micróbio estranho em um animal de criação ou selvagem manipulado por um ser humano. Mas esses eventos são, em geral, contidos, porque o ente misterioso não estava pronto para atacar nossas células.
Acontece que os vírus, os principais agentes pandêmicos, mudam e aprendem rápido. Sua genética volátil permite que eles logo se acomodem no ambiente. “Um dos fatores que garantem seu sucesso é a capacidade de se adaptar para se transmitir de pessoa para pessoa”, afirma a virologista Viviane Fongaro Botosso, diretora do Laboratório de Virologia do Instituto Butantan.
Ouvimos falar muito de mutações e variantes nos últimos anos, mas vale recapitular pontos importantes sobre elas. Primeiro, não acontecem de propósito. Toda vez que um ser vivo (ou um vírus, que não é bem “vivo”, já que depende de um hospedeiro) se reproduz, seu material genético é duplicado.
A cada cópia, existe a possibilidade de um erro: a mutação.
Os organismos complexos têm mais mecanismos para conter essas falhas e uma reprodução lenta. Nos vírus, a replicação ocorre em uma velocidade inimaginável. Eles não têm nada para fazer exceto isso, nenhuma outra instrução em seu genoma. A maioria desses erros nem chega a ser detectada. “Mas, dessa imensa diversidade genética, pode ser que surjam uma ou duas alterações que confiram benefícios a ele”, conta o virologista Paulo Eduardo Brandão, da Universidade de São Paulo (USP) e colunista da VEJA SAÚDE.
+ Leia também: Como surge uma variante do coronavírus?
Essa mutante aprimorada, apta a entrar mais facilmente nas células de um novo hospedeiro ou fazer suas cópias ainda mais rápido, pode ou não ser favorecida pelo ambiente. Caso isso aconteça, é mais provável que se replique, se espalhe e domine o pedaço. É a teoria da evolução sendo comprovada em tempo real e escala microscópica.
“Se compararmos a velocidade evolutiva de um coronavírus e um hospedeiro mamífero, como nós, teremos algo como um ônibus espacial e uma tartaruga apostando corrida”, diz Brandão. O caso da varíola dos macacos, que vem deixando o mundo em alerta, é ilustrativo.
O vírus monkeypox causa há décadas surtos eventuais e localizados da doença, hoje disseminada no mundo. Ele se esconde nesse meio-tempo em seu reservatório animal, que são os roedores (sim, o nome não faz jus à verdade). Agora, parece adaptado para se transmitir melhor entre o superpopuloso Homo sapiens, numa era em que as viagens são mais acessíveis e o tempo para ir de um continente a outro é medido em horas.
É como tentar a sorte numa loteria: quanto mais bilhetes você comprar, mais chances tem de ganhar. E o mundo criado por nós se tornou uma casa de apostas muito generosa para os vírus.
Bem-vindo ao Pandemiceno
Em abril deste ano, pesquisadores da Universidade Georgetown, nos Estados Unidos, e da ONG EcoHealth Alliance publicaram na revista científica Nature um artigo cuja conclusão evoca um iceberg: estamos diante de um problemão, mas só vemos sua ponta.
Eles calcularam as chances de trocas de vírus entre espécies diferentes nestes tempos de mudanças climáticas. Para isso, simularam, com a ajuda de dados reais e muita matemática, o comportamento passado, atual e futuro de mais de 3 mil espécies de mamíferos.
As conclusões falam por si: mesmo se o aquecimento global for contido, nas próximas décadas haverá mais de 300 mil primeiros encontros entre animais que não se esbarravam antes. Isso levará a pelo menos 15 mil spillovers, termo em inglês para o salto interespécies que os vírus são capazes de fazer.
Ao deparar com populações suscetíveis, com sistemas imunes “virgens”, patógenos têm um novo nicho ecológico a ser explorado. “As pesquisas mostram que, com o aumento das temperaturas, as espécies migram para habitar regiões de clima mais ameno, facilitando esses eventos, que acontecerão próximos a zonas de atividade humana”, explica a microbiologista Natalia Pasternak, presidente do Instituto Questão de Ciência (IQC).
Esses saltos nem sempre terão grandes repercussões. Mas é aquilo: água mole em pedra dura…

A EcoHealth Alliance, que há décadas monitora a saúde dos animais, começou a trabalhar nessa simulação em 2019, na tentativa de antecipar como seria o futuro. E descobriu, no fim das contas, que estava projetando o presente. “O mundo já esquentou o suficiente para favorecer esses encontros entre espécies”, crava Natalia.
Convém lembrar que o clima não mudou por capricho solar, mas pelo uso de combustíveis fósseis e a emissão de gases poluentes em fábricas e queimadas.
+ Leia também: De pandemias a infartos, os riscos das mudanças climáticas para a saúde
Essa nova era, mais quente e catastrófica — basta ver as enchentes recentes e suas mais de 450 vítimas brasileiras em 2022 —, é chamada por alguns especialistas de Antropoceno. Um período em que o homem tem tanta influência no meio ambiente a ponto de batizar uma era geológica. Faz sentido, mas, se tem algo que pode competir em pé de igualdade conosco, são os vírus. Quando recebem uma forcinha nossa, então…
Tanto que, depois da publicação do artigo na Nature, os autores passaram a propor um novo termo para estes tempos: Pandemiceno, um ciclo marcado pela proliferação de agentes infecciosos emergentes.
Frente ao consumo desenfreado e às mudanças climáticas, plantar, para nós ou para nossos rebanhos, está cada dia mais difícil. E ainda tem gente pensando que a saída é abrir mais lavouras em vez de buscar meios sustentáveis de cultivo.
Ao expandirmos a fronteira agrícola e mudarmos ecossistemas para plantar áreas enormes de um único vegetal, animais silvestres perdem seu habitat e se aproximam dos domesticados para cultivo, que podem se tornar novos reservatórios virais ou, mais provavelmente, hospedeiros amplificadores: criaturas em que o vírus pode se esconder e evoluir até chegar ao homem.
Tem outra coisa. Com a devastação da mata nativa, espécies ficam isoladas em territórios menores. “Isso leva a uma perda de diversidade genética que pode piorar a resposta imune dos animais aos vírus, um processo que pode ser intensificado pela presença de poluentes como fertilizantes, microplásticos e resíduos industriais”, observa o virologista Fernando Spilki, professor da Universidade Feevale, em Novo Hamburgo (RS).
Algo parecido pode ter acontecido com a própria Covid-19. “Foram encontrados vírus geneticamente muito similares ao Sars-CoV-2 em morcegos do Sudeste Asiático. E esses animais apresentavam uma diversidade muito baixa nos genes responsáveis pela resposta imune, provavelmente porque ficam restritos a pequenas famílias que se reproduzem entre si”, explica Spilki.
+ Leia também: Aquecimento global aumenta a transmissão de vírus entre diferentes animais
Isolados, estressados e sem comida suficiente, os bichos são obrigados a migrar para sobreviver disputando território com predadores e… patógenos! E pode apostar que tem patógeno em tudo que é canto, até em terras e águas congeladas. Áreas da Sibéria que outrora se resumiam a gelo e hoje derretem a toque de caixa escondem vírus milenares desconhecidos, que podem ser reativados (um deles já foi).
É, de fato, a ponta de um iceberg.
Por fim, o estudo da Nature só estava falando de mamíferos. O vírus influenza, que encabeça a lista de preocupações de virologistas e infectologistas, se aloja em pássaros migratórios. “Se uma ave perde seu local de pouso porque ele foi destruído, tende a se aproximar de outros animais, como os porcos, nos quais o influenza pode sofrer rearranjos que formem novas cepas, transmissíveis entre humanos”, descreve Viviane.
Em suma: toda vez que cortamos uma árvore ou degradamos um terreno, mexemos com um reino invisível de micro-organismos. E esse é só mais um dos motivos pelos quais se fala tanto em conservar a biodiversidade.
+ Leia também: Estudo discute caminhos para evitar novas pandemias como a do coronavírus
A saída não é exterminar preventivamente hospedeiros e vetores virais. Longe disso! Tampouco dá para pensar na natureza sem os vírus. “Para muitos teóricos, eles podem ter dado origem à vida”, diz Brandão.
O professor da USP se refere a uma ideia de que a vida na Terra teria começado com uma sopa de RNA, a forma genética mais simples. Até que, por acaso, uma modificação conferiu a essas moléculas a capacidade de se grudar num lipídio, depois fazer novas proteínas, e por aí vai… Teriam nascido os vírus e, depois, os organismos celulares.
Já foram encontrados vírus fossilizados com mais de 100 milhões de anos. E eles têm papéis importantes. Alguns coordenam o ciclo de vida de fitoplânctons do oceano, responsáveis pela emissão da maior parte do oxigênio na atmosfera. “Outra função relevante é a de regular a expressão de alguns genes humanos, pois temos partes de genoma viral no nosso próprio DNA, incorporados em encontros ocorridos no passado”, exemplifica Brandão.
Se não deram o pontapé para a vida na Terra, sem dúvida os vírus são decisivos para sua manutenção. Não somos nós ou eles; somos nós e eles.
A convivência em harmonia depende da vigilância ativa — uma rede capaz de vislumbrar e conter os espécimes que se tornam patogênicos e problemáticos para nós e outros animais — e de dar espaço à natureza. “Quando o vírus Hendra assustou a Austrália, em 1990, tomaram-se medidas para que o morcego transmissor permanecesse intocado e longe dos cavalos, os principais afetados pela doença. Com o tempo, o equilíbrio se restabeleceu”, recorda Spilki.

Os “pontos quentes” para saltos interespécies, segundo as projeções e o histórico, são a África Central e o Sudeste Asiático, regiões de altíssima biodiversidade e habitat de centenas de espécies de morcegos, que são ótimos reservatórios naturais para vírus.
Mas a interferência nos ecossistemas brasileiros, tão ricos e, se bobear, mais ameaçados, traz o dilema para o nosso quintal. “Aqui existe um alto potencial para a introdução de novos patógenos”, afirma a veterinária Andrea Paulo Bruno von Zuben, diretora do Departamento de Vigilância em Saúde da Secretaria Municipal da Saúde de Campinas (SP).
Evidências recentes corroboram seu alerta. Um estudo publicado no periódico Science Advances aponta que dois terços dos estados brasileiros apresentam risco de médio a alto para surtos de zoonoses.
A pesquisa, liderada pela Fundação Oswaldo Cruz (Fiocruz), destaca que a degradação ambiental, somada à vulnerabilidade social da população das cidades (que já não dispõem de muita vegetação e planejamento urbano), contribui para a disseminação das zoonoses.
De novo, não estamos falando de futuro. Na verdade, é o presente em jogo — ou, se preferir, uma volta do passado. “A raiva, por exemplo, estava praticamente erradicada do nosso meio. Agora, os morcegos se tornaram mais importantes do que os cães e ratos na transmissão, e as pessoas não sabem disso”, revela Andrea. Leishmaniose e malária, outrora doenças rurais, estão se tornando mais urbanas.
De olho nisso, a Fiocruz está encabeçando um novo projeto, batizado com o sugestivo nome de Harmonize. Na iniciativa, cientistas do Brasil e de outros países irão monitorar o impacto das mudanças climáticas na propagação de doenças infecciosas.
O principal foco é a dengue, cujo comportamento mudou radicalmente nos últimos anos. “Depois de décadas vivendo em áreas litorâneas e grandes cidades dos arredores, ela se instalou de maneira permanente em Goiás, Minas Gerais e no sul do país”, nota Christovam Barcellos, da Fiocruz, um dos coordenadores da iniciativa.
+ Leia também: Dengue: qual a situação atual e o que você precisa saber sobre a doença
Ao chegar a uma cidade nova, a dengue faz estragos porque ninguém está preparado para reconhecê-la e enfrentá-la. “No Rio Grande do Sul, eram menos de 4 mil casos por ano, e esse número foi ultrapassado em dez vezes. Em 2004, eram cerca de cinco municípios com o mosquito transmissor. Hoje são mais de 450”, calcula Spilki, que é gaúcho e vê a transformação de perto.
A dengue pode até não se encaixar na quase mítica categoria dos vírus respiratórios que tomam de assalto o planeta, mas deveria preocupar tanto quanto. O aumento de casos indica que a população do seu vetor, o Aedes aegypti, também cresceu, disputando e conquistando com sucesso terrenos novinhos em folha.“Ele era apenas mais um dos insetos das cidades, e hoje se tornou um dos principais, respondendo por 80% da população de mosquitos urbanos”, ressalta Barcellos.
Quanto mais Aedes livres e soltos, maiores as chances de vírus carregados por eles se multiplicarem e sofrerem mutações. E, assim, novos (ou não tão novos) patógenos provocarem consequências antes impensáveis.
O zika, outro vírus que pega carona no mosquito listrado, era conhecido desde os anos 1940, mas ninguém dava muita bola pra ele. Até que chegou ao Brasil em 2014 — supõe-se que por meio de turistas que vieram para a Copa do Mundo. Aqui, encontrou um vetor perfeitamente adaptado ao ambiente tropical. Deu no que deu.
Mais do que os sintomas típicos da dengue (febre e dores no corpo), o zika pode passar de uma mãe grávida para seu bebê, levando à microcefalia, quadro de malformação do crânio e do cérebro que afetou, só em 2015, mais de 2 mil crianças brasileiras. A ideia do projeto Harmonize é tentar entender melhor essas dinâmicas e antever surtos tão trágicos.
Espiar as doenças que circulam nos animais é um dos caminhos para se antecipar nessa luta pela sobrevivência. Outro é não ignorar os micro-organismos que já estão entre nós, como mostra a história do zika.
Em um mundo globalizado, o fato de uma superpopulação de mosquitos dominar um território latino ou uma zoonose letal emergir lá na África não quer dizer que só países dessas regiões devem ficar de vigia. E uma prova concreta disso é o que vivemos nos últimos dois anos.
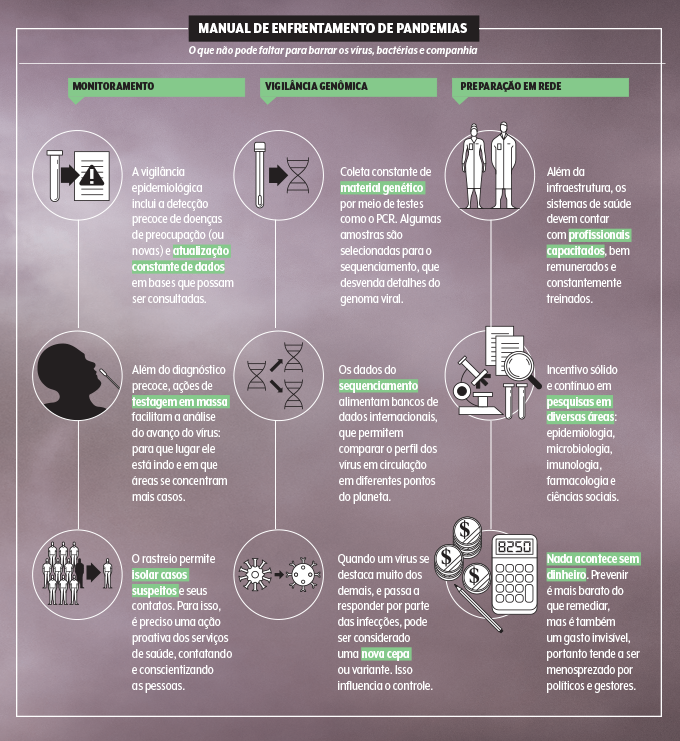
Em 2017, a Nigéria encarou um surto atípico de varíola dos macacos, e a comunidade internacional praticamente ignorou o assunto até que o vírus batesse na porta das casas europeias e canadenses. “Como essas doenças ocorrem pouco fora do continente, se investe pouco em vacinas e remédios. Então, quando acontece um surto, há menos recursos para lidar com eles”, resume Iruka Okeke, microbiologista da Universidade de Ibadan, na Nigéria.
Seu objeto de pesquisa é outra ameaça microbiana que deveria ser mais alardeada pelo planeta: as infecções resistentes a antibióticos — sim, bactérias também semeiam o terror em nível epidêmico.
Para Iruka, e muitos outros especialistas, infecções endêmicas precisam ser mais bem controladas por meio de coordenação global e ação local. “Nações afetadas deveriam direcionar mais recursos e infraestrutura para isso, uma vez que não há interesse global. Mas deveria haver, porque estamos tão interconectados que a fraqueza de um país se torna a fraqueza de todos os países”, reflete a nigeriana.
Já existem meios de monitorar com frequência as zoonoses à espreita e detectar o que está por trás de sintomas atípicos num fazendeiro ou trabalhador de frigorífico. E eles evoluíram bastante nos últimos anos. Quando outro coronavírus “pulou” dos morcegos para as civetas, um pequeno mamífero asiático, e depois causou 774 mortes entre humanos em 2003, só se identificou adequadamente o agente infeccioso quando o surto se encaminhava para o fim.
Desta vez, a pandemia misteriosa de outro coronavírus surgiu em dezembro de 2019 e, em janeiro de 2020, o governo chinês já havia divulgado o nome e a assinatura genética do novo patógeno.
De fato, hoje é possível sequenciar — isto é, soletrar as letras que formam o código genético — um vírus rapidamente. Em geral, utiliza-se a técnica PCR, famosa com a Covid-19, para buscar agentes já conhecidos. E os supercomputadores entram interpretando esses dados para tentar prever o comportamento do patógeno.
Há ainda a metagenômica. “É uma tecnologia que detecta todos os nucleotídeos [moléculas que formam o DNA ou o RNA] de uma amostra, e depois recorre à bioinformática para comparar esses fragmentos com milhões de possibilidades de bancos de dados e fazer simulações. É como usar uma rede de pesca gigante e analisar tudo o que for pego por ela”, explica John Hackett, vice-presidente de pesquisa aplicada e tecnologia da Abbott, empresa que desenvolve testes para diagnóstico viral.
Tais avanços podem resolver buracos atuais no nosso entendimento sobre o tema. “Estimamos que até 30% das infecções respiratórias e até 15% das hepatites não sejam corretamente diagnosticadas”, relata Hackett.
Aliás, a menção às hepatites nos lembra de outro enigma recente, a infecção aguda no fígado de origem desconhecida que vitimou cerca de 20 crianças pelo mundo. Com tanta tecnologia, é de se perguntar: como a ciência não encontrou a causa dela? “O problema é que o fato de o vírus estar ali não significa que é ele que está causando a doença”, comenta Hackett.
É mais uma amostra da complexidade do Pandemiceno e suas implicações no longo prazo — até porque se ventila a possibilidade de ser o próprio Sars-CoV-2 um dos causadores da tal hepatite misteriosa. E mais uma prova de quão essencial é estudar profundamente os micróbios.
Nessa linha, a Abbott lançou a Global Pandemic Defense Coalition, uma iniciativa em cooperação com universidades e institutos internacionais, para desenvolver rapidamente protótipos de exames e detectar novos patógenos. É uma investida robusta na vigilância genômica, esse monitoramento molecular dos vírus tão decisivo nesta pandemia.
O fato de o projeto ser encabeçado por uma empresa particular é uma boa notícia, pois está cada vez mais claro que uma resposta à altura desses desafios depende de verbas e esforços públicos e privados.
A história das vacinas sustenta isso. Quando a emergência global do coronavírus foi decretada em 2020, dinheiro verteu como água para adiantar estudos que já estavam em andamento contra outras doenças.
+ Leia mais: Como as vacinas para a Covid-19 ficaram prontas tão rápido?
Duas novas tecnologias se destacaram: as fórmulas de vetor viral, como a da Astra-Zeneca/Oxford; e as de RNA mensageiro, como a da Pfizer/BioNTech. “Elas mudaram o paradigma de desenvolvimento de imunizantes, pois podem ser feitas e testadas rapidamente”, diz o biólogo Paulo Lee Ho, do Instituto Butantan.
Essas inovações, contudo, não devem ficar restritas a quem pode pagar por elas ou serem vistas como algo a ser resolvido com importações.
Daí a importância de investir em tecnologias nacionais que, mesmo não tão arrojadas, cheguem mais rápido às nossas mãos. “Poderíamos ter tido vacinas antes no Brasil, mas ficamos dependentes de outros países numa competição por insumos para pesquisa e fabricação de imunizantes”, avalia Ho, que trabalha em uma vacina contra a Covid-19 em plataforma semelhante à da dose contra o influenza, o que facilitaria a produção rápida frente a uma emergência.
A falta de recursos num cenário de competição global (e desigual) e a ausência de investimento em ciência continuam sendo um gargalo por aqui.

O desenvolvimento das vacinas para Covid-19 mostrou o que acontece quando a indústria farmacêutica se mobiliza para uma causa de saúde pública urgente. E, na opinião de estudiosos da área, o mesmo gesto deveria ser estendido a pesquisas com imunizantes e remédios voltados a outras doenças infecciosas e negligenciadas.
“Tudo bem que o fabricante lucre, mas esse mercado deveria ser mais bem regulado, porque hoje não se investe no que precisaria ser vendido mais barato a países pobres que enfrentam doenças infecciosas, e eles têm a maior parte da população do planeta”, diz a epidemiologista Ethel Maciel, professora da Universidade Federal do Espírito Santo (Ufes).
Já há quem proponha que, a cada dez produtos desenvolvidos por interesses estratégicos próprios, a indústria devesse entregar uma solução a uma necessidade de saúde pública não atendida. É um raciocínio que se aplica à criação de novos antibióticos para vencer a resistência microbiana (em especial, de bactérias) que ameaça a humanidade.

Vacinas, testes e antivirais vieram rápido, por meio das mãos dos até então escondidos cientistas, sempre ocupados pensando no que vem a seguir. Mas a vida fora dos muros do laboratório é mais complexa.
Vejamos o caso dos imunizantes, que salvaram 20 milhões de vidas em 2021, segundo cálculos do Imperial College London. Eles provaram (de novo!) ser uma das melhores táticas para deter micróbios à solta. Só que, ao mesmo tempo, sofreram um ataque sistemático e infundado, motivado por ideologias e interesses políticos e ausência de campanhas de conscientização.
Isso planta pulgas atrás da orelha da população, que agora demora para aderir às doses de reforço contra Covid.
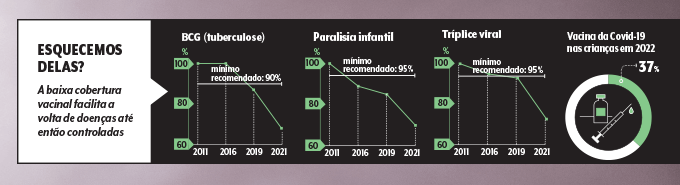
O déficit na vacinação é mais amplo e não se restringe ao coronavírus. As coberturas registram quedas históricas, fenômeno atribuído a negligência dos cidadãos, calendário extenso, falta de estoque e dificuldades de acesso. Neste ano, a dose contra a gripe só alcançou metade do público-alvo.
Está empacada nos postos, mesmo com os médicos e estudos atestando que ela evita casos graves da doença, internações e mortes. E, pior, o influenza pode ser o ator da Próxima Grande Pandemia. “Uma mutação perigosa nesse vírus faria a Covid parecer um ensaio”, visualiza Brandão.
BUSCA DE MEDICAMENTOS
Consulte remédios com os melhores preços
Influenza ou não, é muito provável que epidemias com alto potencial de expansão venham de vírus respiratórios, os mais insidiosos em matéria de transmissão. “Eles são críticos porque, toda vez que a pessoa infectada respira, lança muitas partículas virais no ar”, afirma o pneumologista Carlos Carvalho, coordenador da UTI Respiratória do Instituto do Coração (InCor), em São Paulo.
O que continuamos aprendendo com a Covid-19 não pode ser esquecido. Assim como as lições que vieram na esteira do HIV, que nos trouxe antivirais modernos e protocolos de prevenção de contágio.
A necessidade de coordenação, comunicação e fortalecimento da saúde pública é um dos deveres de casa para o Brasil. “Precisamos ter uma rede rapidamente acionável, pois não basta comprar respiradores e abrir mais leitos de UTI respiratória, é preciso ter profissionais prontos para trabalhar nesse contexto, uma capacitação que leva anos”, propõe Carvalho.
Ele sugere um esquema que lembra o de reservistas do serviço militar, com médicos, enfermeiros e companhia treinados para entrar em ação numa eventual guerra. Mas não é isso que o pneumologista enxerga hoje: “O que estamos vendo é um desmonte da resposta ao coronavírus”.
A vacinação em massa e ritmo inédito também traz insights preciosos. “Está mais claro para nós que, apesar da proteção oferecida, muitas vacinas não impedem infecções. Por isso os vírus continuam reemergindo quando têm condições favoráveis”, pontua a imunologista Cristina Bonorino, da Universidade Federal de Ciências de Saúde de Porto Alegre (UFCSPA).
Por outro lado, está mais do que provado que pessoas vacinadas não só estão bem menos sujeitas a complicações como transmitem o vírus por menos tempo. “Esses dados podem nos ajudar a aprimorar políticas de isolamento e reforço das campanhas de imunização”, diz a professora.
Acima de tudo, informar-se em tempos de incerteza é um aspecto crucial do enfrentamento às pandemias. E a fonte e a transparência fazem toda a diferença para não sermos enredados por mentiras. No primeiro pico da Covid-19, a Nova Zelândia resistiu ao vírus com políticas estritas de isolamento social, vigilância genômica e engajamento comunitário.
Quando a ciência foi ignorada e cada um falou o que quis em nome de interesses próprios, caso do Brasil e dos EUA, centenas de milhares de pessoas morreram.
+ Leia também: Fake news colocam a saúde em risco – saiba como se blindar
Mudar o comportamento do hospedeiro (entre líderes e plebeus) é a variável mais complicada na equação das epidemias. “Em vez de culpabilizações individuais, devemos refletir sobre a falta de pensamento coletivo que nos trouxe até aqui”, diz o antropólogo Jean Segata, da Universidade Federal do Rio Grande do Sul (UFRGS).
Os vírus nos lembram que somos parte da natureza, e não clientes invencíveis com crédito ilimitado. Nos resta, como eles, evoluir para sobreviver.
Um mundo melhor para os vírus
Por que o momento é tão propício a novas epidemias?
- Hoje em dia, é muito mais fácil viajar de avião. Em 1990, eram 1 bilhão de viagens ao ano. Em 2018, foram
4 bilhões de voos. - Os vírus ficam incubados por um tempo que pode ser superior a 14 dias, dando tempo para que viajem na surdina.
- Muitas grandes cidades comportam aglomerações e são mal planejadas e desiguais, facilitando a propagação de patógenos.
- Mudanças climáticas aumentarão em 4 mil vezes a transmissão de vírus entre espécies. E esse dado só considera os mamíferos.
- Entre 60 e 70% das doenças infecciosas vêm dos animais, sejam de rebanho, silvestres ou domésticos. São as chamadas zoonoses.
Por que os vírus dominam o planeta
- Os vírus têm a capacidade de evoluir e se adaptar ao ambiente muito rapidamente. Isso acontece por causa da sua alta velocidade de reprodução.
- A cada replicação, podem ocorrer erros genéticos que conferem ou não vantagens a ele. Se houver benefício, a mutante tende a prosperar no meio.
- Isso coloca os vírus numa invejável posição de abundância numérica. Numa tosse, o infectado por Covid pode liberar mais de 123 mil partículas virais.
- Os vírus não são exatamente seres vivos: eles sequestram a engenharia dos organismos mais complexos para fazer suas cópias.
Como acompanhar os animais?
Se a qualquer momento um vírus pode emergir dos milhares de espécies que podem ter contato com o homem, procurar essa ameaça pode ser como encontrar uma agulha no palheiro.
Por isso, a vigilância das zoonoses foca em espécies específicas — como os animais de rebanho, que devem ser constantemente testados e vacinados.
É preciso ainda haver comunicação entre os sistemas de vigilância animal e humano. Se frangos de uma granja, por exemplo, começam a adoecer, os órgãos de saúde devem ser alertados. Nesse sentido, cresce o autoexplicativo conceito de “saúde única”.
Pandemia e agropecuária pioram resistência microbiana
Estudos mostram aumento na incidência de bactérias resistentes a tratamento em pacientes internados com Covid. É um risco que pode se expandir para fora do hospital com o uso indiscriminado de antibióticos em casos leves e moderados de quadros virais, sem infecção bacteriana secundária comprovada.
Outro setor que usa antibióticos exageradamente é a agropecuária, de modo preventivo. Um trabalho da ONG Proteção Animal Mundial encontrou genes de resistência bacteriana que podem colonizar humanos em amostras de água próximas a criações do interior paranaense.
Alguns números
Em 2019, a resistência bacteriana matou mais gente no mundo do que o vírus HIV ou a malária. Foram mais de 1 milhão de mortes.
Em 2050, poderão ser mais de 10 milhões ao ano. Para comparação, em dois anos a Covid matou 6 milhões.
Pelo menos 10 mil vírus são capazes de infectar humanos.
*A venda de produtos por meio destes links pode render algum tipo de remuneração à Editora Abril.
Fontes adicionais: Viviane Maria de Carvalho Hessel Dias, infectologista da Pontifícia Universidade Católica do Paraná (PUC-PR); Thiago Moreno L. Souza, biólogo especialista em saúde pública da Fiocruz

 SEGUIR
SEGUIR
 SEGUINDO
SEGUINDO

 7 segredos de especialistas para ganhar músculos rápido
7 segredos de especialistas para ganhar músculos rápido Chá da folha de mamão: entenda se há benefícios na bebida
Chá da folha de mamão: entenda se há benefícios na bebida “Mounjaro do Paraguai”: entenda os riscos de canetas emagrecedoras sem regulamentação
“Mounjaro do Paraguai”: entenda os riscos de canetas emagrecedoras sem regulamentação 8 receitas fáceis (e gostosas) de molhos para deixar a salada irresistível
8 receitas fáceis (e gostosas) de molhos para deixar a salada irresistível Pregabalina pode causar alucinações? Entenda efeitos colaterais do remédio de Bolsonaro
Pregabalina pode causar alucinações? Entenda efeitos colaterais do remédio de Bolsonaro


















