Diabetes em transformação: o que está mudando no tratamento
Descobertas sobre o elo da doença com a imunidade e o peso e novos tratamentos redefinem o controle do diabetes — e ele vai muito além do açúcar no sangue

A cena, cada vez mais corriqueira, é a seguinte: o paciente com diabetes descontrolado entra no consultório com um diagnóstico e sai de lá com outro. Muita atenção agora: ele continua com diabetes, mas a investigação médica, depois confirmada com exames laboratoriais, indica outro tipo da doença.
Não era à toa que a glicemia nunca ficava na meta. O sujeito não tinha diabetes tipo 2, mas uma versão conhecida pela sigla LADA — que vem do inglês e significa “diabetes autoimune latente do adulto”.
É como se fosse um diabetes tipo 1, aquele mais comum em crianças e adolescentes e caracterizado pela agressão do sistema imune ao pâncreas, só que se manifestando tardiamente. E o que essas nomenclaturas mudam na prática?
Ora, o tratamento. Nosso paciente, para o qual a combinação de vários comprimidos não vinha surtindo o efeito esperado, passa a usar insulina e, bingo!, a glicose finalmente é domada.
Episódios assim costumavam corresponder a 5% dos casos rotulados inicialmente como diabetes tipo 2. Mas novas estimativas apontam que o LADA, sorrateiro, está presente em um em cada dez desses cidadãos.
Pouca gente? Não mesmo. O diabetes como um todo afeta mais de meio bilhão de pessoas pelo planeta, pelo menos 15 milhões no Brasil. Se considerarmos que 90% desse público possui o tipo 2, fazendo as contas veremos que o LADA é mais significativo do que se imagina.
Os números do último atlas da Federação Internacional de Diabetes escancaram que o problema, em suas diversas formas, compõe uma das equações mais complexas da saúde pública — sem falar no incalculável impacto na qualidade de vida das pessoas e das famílias.
E o horizonte não é dos mais animadores. “Vivemos em um cenário de ganho de peso, sedentarismo e dieta inadequada. Cerca de 15% da nossa população tem pré-diabetes, com grandes chances de desenvolver a doença em si. E o que mais me assusta é a quantidade de indivíduos com diabetes que nem sequer sabem que têm a doença”, expõe o endocrinologista Levimar Araújo, presidente da Sociedade Brasileira de Diabetes (SBD).
+ Leia também: Você tem pré-diabetes? Não se engane com esse nome
+ Leia também: Covid causa ou agrava o diabetes?
Para lidar com o desafio de hoje e de amanhã, precisamos de uma mobilização em 360 graus, amparada em muita ciência e tanto ou mais esforço de profissionais de saúde, autoridades públicas e pacientes.
E um ponto de partida é entender que nem todo diabetes é igual e como a personalização do tratamento — acompanhada de algumas estratégias padronizadas, por mais paradoxal que isso soe — será determinante para usufruir do que o avanço da medicina e a inovação tecnológica estão prestes a oferecer.

Diabetes com nome e sobrenome
O diabetes, independentemente de nome e sobrenome, vem à tona quando o corpo não dá conta da glicose e ela passa a sobrar no sangue. O diagnóstico costuma vir após um exame de glicemia em jejum igual ou acima de 126 mg/dl ou quando a hemoglobina glicada (teste que dá uma média do comportamento glicêmico no último trimestre) bate os 6,5%.
Essa sobrecarga açucarada pode ficar anos sem dar sinais, mas inevitavelmente vai provocar inflamação e lesões nas artérias — das minúsculas que irrigam os olhos às portentosas que abastecem o coração. Aí já viu… É complicação a rodo. Calcula-se que, nos últimos 15 anos, quase 1 trilhão de dólares tenham sido gastos com a doença pelo planeta.
O desfecho do roteiro é parecido, mas o palco e os atores nem sempre são os mesmos. No diabetes tipo 1 e no LADA, é a imunidade que se volta contra a fábrica de insulina, o hormônio que permite à glicose entrar nas células e virar energia.
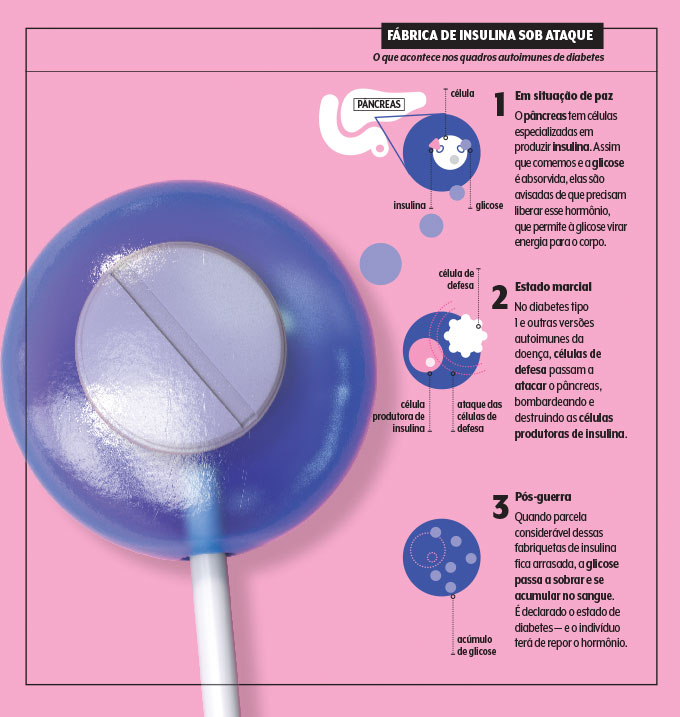
No tipo 2, células de vários tecidos desenvolvem resistência a esse hormônio, e o pâncreas se esforça (e se cansa) para compensar as coisas. Na esteira de descobertas recentes e na busca pela individualização do tratamento, pesquisadores suecos chegaram a propor, após analisar dados de mais de 13 mil pacientes, uma reclassificação do diabetes em adultos, com variações dentro do pacote do tipo 2.
A questão é que o estudo se baseou praticamente em dados de pessoas brancas do norte da Europa. Difícil estender as conclusões a um povo miscigenado como o nosso. Outro ponto: às vezes o nome muda, mas não há o que mexer no tratamento.
Feitas as ponderações, continua legítimo e importante procurar pistas para personalizar o controle do diabetes. Inclusive porque, como vimos com os crescentes casos de LADA, há situações que alteram radicalmente a proposta terapêutica. Uma das peças que influenciam essa história são os genes.
“O diabetes é uma doença multifatorial, em que aspectos relacionados ao estilo de vida e ao ambiente se somam a múltiplos genes de suscetibilidade na maioria dos casos”, explica o endocrinologista Renan Montenegro, professor do Complexo Hospitalar da Universidade Federal do Ceará (UFC)/ Ebserh.
Enquanto os cientistas decifram os trechos do DNA envolvidos de olho numa aplicação prática, há situações menos comuns em que já se vê uma contribuição da genética ao tratamento. “É o caso das formas monogênicas, em que um único gene causa o diabetes”, diz Montenegro.
Dentro dessa família, há um subtipo conhecido pela sigla MODY, desencadeado por uma mutação genética transmitida de geração em geração que sabota a fabricação natural de insulina. Os pacientes são jovens e o tratamento, com a reposição do hormônio, segue a regra do tipo 1.
Porém, contudo, todavia… Esse raciocínio se aplica ao MODY tipo 1 — sim, é mais complicado do que parece —, e não ao MODY tipo 2. Nesta categoria, os danos são menos intensos e a glicemia não decola. Aí o endocrinologista acompanha o paciente sem propor intervenções, só prescrevendo exames periódicos e hábitos saudáveis. Nada de insulina por enquanto…
Doenças gêmeas
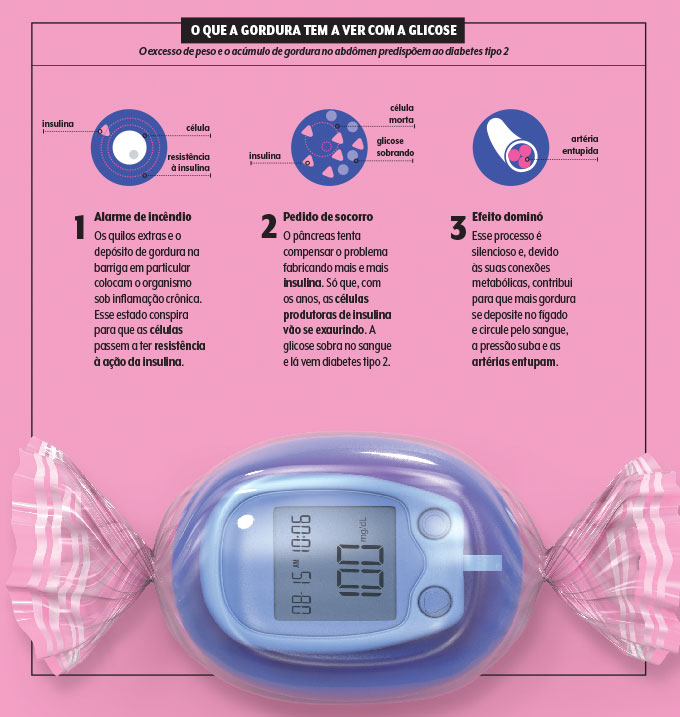
De acordo com o presidente da SBD, 90% dos indivíduos com diabetes tipo 2 — esqueçamos MODY e afins por ora — estão acima do peso. A associação não é fortuita. Os quilos extras financiam diretamente o descontrole da glicose. A balbúrdia metabólica e inflamatória entre diabetes e obesidade, sobretudo quando há acúmulo de gordura na região da barriga, é tão íntima que há quem as reúna sob um mesmo nome: diabesidade.
Em prevalência, é um fenômeno pandêmico — lembremos que mais da metade dos brasileiros se encontra com excesso de peso. Já que essas duas andam de mãos dadas, um novo capítulo no tratamento começou a ser escrito com o desenvolvimento de remédios e procedimentos aptos a domá-las. E até nessa esfera o conhecimento recente tem aprimorado a escolha do caminho a seguir — inclusive se for o do bisturi.
+ Leia também: Cirurgia bariátrica: nove anos de vida a mais para pessoas com diabetes
O cirurgião Ricardo Cohen, coordenador do Centro Especializado em Obesidade e Diabetes do Hospital Alemão Oswaldo Cruz, em São Paulo, capitaneou um estudo com dados de 368 pessoas submetidas à cirurgia metabólica — hoje indicada a quem tem diabetes tipo 2 e índice de massa corporal (IMC) acima de 30 e não obteve êxito com o tratamento clínico — e concluiu que há um perfil de paciente que tira mais proveito dela.
“Demonstramos que aqueles com resistência à insulina severa são os que melhor respondem à operação”, conta o médico, cujo trabalho foi publicado em uma revista científica do grupo Lancet. “Isso não quer dizer que pessoas com obesidade e diabetes com menor resistência ao hormônio, algo medido por uma dosagem de insulina ao jejum, não sejam candidatas à cirurgia, mas que podem ter uma resposta menos expressiva no pós-operatório”, pondera Cohen.
Embora a medicina de precisão — aquela literalmente personalizada — esteja no horizonte dos especialistas, a realidade nua, crua e desigual nos mostra que, se não padronizarmos algumas soluções, dificilmente a maioria da população vai se beneficiar do progresso científico.
Equilibrar ou flexibilizar as duas pontas dessa corda talvez seja o melhor meio de cuidar de quem tem diabetes — até para que, no futuro, essas pessoas desfrutem de terapias sob medida.
Esse é o raciocínio que boa parte da indústria farmacêutica tem usado ao criar medicamentos e ampliar o leque de opções de comprimidos e injeções. Até porque não há uma pílula mágica contra o diabetes. Falamos de uma condição que interfere em uma série de órgãos, células, hormônios e enzimas.
Ao atirar em mais de um alvo, maior a chance de acertar no tratamento.
Pois essa noção, apoiada em estudos, tem feito cada vez mais os endocrinologistas associarem medicações para administrar o diabetes tipo 2. Existem pelo menos sete classes medicamentosas no arsenal contra a doença, a começar pela sexagenária metformina. E, para facilitar a vida do paciente, os laboratórios vêm dando um jeito de juntar, num só comprimido, alguns princípios ativos.
+ LEIA TAMBÉM: Novos rumos no tratamento da obesidade
Vivendo desafios e avanços
O médico Levimar Araújo fala do diabetes com conhecimento de causa — e de ambos os lados da mesa do consultório. É o primeiro presidente da SBD a também ter a doença. Convivendo há 40 anos com o tipo 1, encarou aplicações de insulina com agulhas grossas e seringas de vidro e hoje vivencia inovações como as bombas de infusão de insulina.
Canetas de aplicação mais confortável e moléculas de ação ultrarrápida e prolongada são a face mais visível do que está à disposição dos pacientes que dependem da medicação em 2022, ano que marca o centenário da primeira injeção aplicada em um ser humano.
A farmacêutica Novo Nordisk trouxe em 2018 para o Brasil uma insulina enriquecida com um remédio da classe dos análogos de GLP-1 — grave a sigla, pois voltaremos a ela já, já — a fim de não deixar a glicose ir às alturas nem cair demais (a temida hipoglicemia). E se prepara para lançar, nos próximos anos, um sonho de consumo: a insulina de aplicação semanal.
Quem vira e mexe é sensação na mídia e nas redes sociais é o “pâncreas artificial”. Trata-se, na verdade, da última geração de bombas automatizadas de insulina da Medtronic. Sozinho, o aparelho instalado no paciente monitora a situação e injeta a dose adequada.
Segundo a enfermeira Tainá Pizzignacco, diretora de expansão de mercado da empresa no Brasil, o dispositivo, cuja primeira versão foi lançada em 1983, é indicado a pacientes que precisam otimizar o controle glicêmico e não o conseguem pela via convencional (medir a glicose e aplicar insulina manualmente) e àqueles que desejam mais liberdade e autonomia.
Ela mesma ressalta que o apelido midiático é exagerado: a inteligência artificial evoluiu, mas ainda não imita com a mesma rapidez e precisão a natureza. E a tecnologia e a comodidade têm preço: pode chegar a 30 mil reais.

Família ampliada
Deixando o universo da insulina e aterrissando no do tratamento do diabetes tipo 2 (e da sua prima-irmã, a obesidade), talvez nenhuma classe de medicamentos tenha sido tão falada e festejada na última década pelos experts como a dos análogos do GLP-1 (olha ele aí!).
Eles simulam um hormônio produzido pelo nosso intestino que estimula a liberação de insulina lá no pâncreas. As pesquisas apontam que não só pisam no freio da glicemia como reduzem o peso e protegem o coração. As injeções subcutâneas são aplicadas diária ou semanalmente com canetas prontas para o uso.
“A classe foi muito bem-aceita, tem ótimo perfil de segurança, com efeitos colaterais leves a moderados que melhoram em poucas semanas, além de praticamente não causar hipoglicemia. É um mercado que mais do que dobrou nos últimos anos e com expectativa de continuar crescendo”, conta Priscila Barroso, gerente médica de diabetes da Lilly, laboratório que produz a dulaglutida, o primeiro análogo de GLP-1 semanal a comprovar efeitos de prevenção de infarto e AVC em pacientes com diabetes tipo 2 — as doenças cardiovasculares são a principal causa de morte entre eles.
Injeção diária, injeção semanal… e, agora, comprimido. Neste mês, a Novo Nordisk lança no país o primeiro análogo de GLP-1 em versão oral e diária. Com a semaglutida, a farmacêutica comemora um trunfo tecnológico.
“Em geral, é muito difícil fazer com que peptídeos [pedaços de proteína] passem pelo estômago e sejam devidamente absorvidos. É o que limita a existência, até o momento, de uma insulina oral. O GLP-1 nessa apresentação tem os mesmos benefícios clínicos do injetável e representa um marco”, afirma Priscilla Mattar, diretora médica da Novo Nordisk no Brasil.
Segundo ela, além da maior comodidade na rotina, a novidade aumenta o cardápio de alternativas a médicos e pacientes, permitindo individualizar ainda mais o controle da doença.
Até porque tem gente que passa longe de injeção, mesmo que semanal, e prefere algo que desça com um copo d’água todo dia. Aliás, quem vê o comprimido pode até ficar com a impressão de que a fabricação é mais simples e se gasta menos matéria-prima desse jeito.
Mas Simone Tcherniakovsky, diretora de assuntos corporativos da companhia, esclarece que não é bem assim: “A quantidade de IFA [ingrediente farmacêutico ativo] é maior do que a utilizada no injetável. Mas estabelecemos o compromisso de equiparar o preço das duas medicações”. É uma boa notícia, ainda mais se pensarmos que o tratamento com análogos de GLP-1 não é barato nem está disponível na rede pública. E olha que essa família farmacológica continua crescendo….

As próximas páginas da biografia dos análogos de GLP-1 e seu papel sinérgico contra o diabetes tipo 2 e a obesidade serão estampadas por versões com doses mais altas do princípio ativo. Isso mesmo: medicamentos mais potentes. “Essa classe tem um efeito dose-dependente, então há a perspectiva de aumentar a eficiência no controle da glicemia e do peso com dosagens maiores”, explica Priscilla.
A ideia já está sendo testada e há indícios de que a perda de peso possa chegar a níveis próximos dos da cirurgia metabólica (a bariátrica voltada ao diabetes). E outras enfermidades poderão entrar na mira desse grupo de remédios em expansão. “Além da obesidade, esses medicamentos são estudados para o tratamento da gordura no fígado, da insuficiência cardíaca e até do Alzheimer”, revela a Priscila da Lilly.
Não pense que é algo tão distante da vida real: recentemente, outra classe criada para o diabetes tipo 2, os inibidores de SGLT2, ganhou aval para atuar no controle da insuficiência cardíaca mesmo em pessoas sem diabetes.
+ Leia também: Insuficiência cardíaca: quando a bomba requer manutenção
Mas que tal agregar um parceiro ao GLP-1 e amplificar seu poder terapêutico? Pois essa outra estratégia, já em fase adiantada de pesquisa, é vista como “a promessa” no controle do diabetes tipo 2 por dois dos maiores especialistas no assunto no planeta.
“O desenvolvimento de moléculas híbridas com o GLP-1 será o maior avanço nesse campo”, prevê Ralph DeFronzo, professor da University of Texas Health Science Center, nos EUA, que se debruça há mais de 50 anos sobre a doença.
Daniel Drucker, endocrinologista do Hospital Geral de Toronto, no Canadá, o local onde a insulina fez sua estreia em 1922, concorda com a aposta nos coagonistas, como a classe é conhecida no meio. São remédios que casam, no mesmo frasco, o GLP-1 com outra substância que também influencia a produção e o trabalho da insulina.
Uma delas é o GIP (mais uma sigla no enredo!), um dos componentes da tirzepatida, concebida pela Lilly. Ainda em pesquisa, é o coagonista mais próximo de chegar à farmácia, com previsão para o segundo semestre de 2023.
“Seu grande diferencial é mimetizar a ação de dois hormônios, o GLP-1 e o GIP, ambos secretados no intestino em resposta ao que é ingerido nas refeições”, explica Priscila. Ela conta que, em um dos estudos, mais da metade dos pacientes alcançou níveis de hemoglobina glicada inferiores a 5,7% (valores de um indivíduo sem diabetes) e a média de perda de peso entre os voluntários superou 12 quilos.
A combinação segue em investigação, mas a expectativa é confirmar seu efeito de reduzir a ingestão calórica, aumentar o gasto energético e deixar a glicose no seu devido lugar.
BUSCA DE MEDICAMENTOS
Consulte remédios com os melhores preços
Revolução tecnológica
A inovação não se restringe aos remédios para o diabetes tipo 2. Daqui a alguns anos, dá para vislumbrar uma insulina de ação semanal e bombas de infusão mais próximas do tal “pâncreas artificial”.
“Essa tecnologia capta um grande volume de informações e o algoritmo está em aprendizado contínuo”, pontua Tainá, da Medtronic, ela mesma usuária do dispositivo e com mais de 20 anos de diagnóstico de diabetes tipo 1. A enfermeira argumenta que a penetração da tecnologia na América Latina ainda é baixa, mas a custo-efetividade deve ser examinada no longo prazo, considerando os impactos de um controle glicêmico mais refinado.
A cirurgia voltada ao diabetes também passa por transformações. O professor Manoel Galvão Neto, da Faculdade de Medicina do ABC, é um dos precursores da operação via endoscópica — nela, não há cortes externos, os instrumentos são introduzidos pela garganta.
Com esse método, o cirurgião já avalia os efeitos de técnicas que inativam um trecho do intestino por onde passa a comida tanto na perda de peso como na liberação do hormônio GLP-1.
Os cientistas também preparam soluções engenhosas para o diabetes tipo 1. Tanto DeFronzo quanto Druker apostam suas fichas na terapia celular. Células-tronco foram utilizadas de forma pioneira numa linha de pesquisa da Universidade de São Paulo, em Ribeirão Preto, a partir de 2006.
A ideia era zerar o sistema imune agressor do paciente recém-diagnosticado e recompor a imunidade com um tipo de célula-tronco extraído da medula óssea. Esse trabalho, reconhecido internacionalmente, permitiu que brasileiros com diabetes tipo 1 chegassem a ficar mais de dez anos sem depender de insulina — feito inédito.
Mas, como se descobriu depois, a memória imunológica não é facilmente apagada. O pâncreas volta a tomar pancada e a insulina precisa ser reconvocada.
Diante desse impasse, outra saída com células-tronco tem sido proposta. Cientistas americanos desenvolvem unidades produtoras de insulina a partir de células-tronco embrionárias cultivadas em laboratório e as envelopam numa cápsula especial que barra o ataque do sistema imune antes de conduzi-las ao corpo do paciente.
É como se fosse um minipâncreas extra. A invenção promete, mas temos que aguardar os dados de segurança e eficácia.
Outra esperança abraçada pela ciência é poder prevenir o diabetes tipo 1, cuja origem ainda não foi totalmente compreendida. Renan Montenegro vai comandar do Ceará um estudo multicêntrico nacional que convidará, por meio de um aplicativo de celular, médicos de todo o país a participar, indicando pacientes com uma espécie de pré-diabetes tipo 1 — um estágio da doença em que já se sabe que há autoimunidade associada a alterações na glicemia, mas sem manifestação com sintomas.
Os voluntários, de 18 a 35 anos, receberão um medicamento que costuma ser prescrito a quem tem diabetes tipo 2 (mais exatamente, um inibidor de DPP-4), que, além de instigar indiretamente a produção de insulina, possui um papel de modulador imunológico. “O objetivo é avaliar a eficácia do fármaco na prevenção da progressão da doença”, resume Montenegro.
A nova era dos sensores
O controle glicêmico é peça-chave na rotina de quem tem diabetes, especialmente quando se aplica insulina. O método usual (e mais acessível no Brasil) de aferir a glicose em casa é aquele baseado no furinho no dedo — o sangue extraído é lido na hora pelo glicosímetro.
Mas a tecnologia começou a revolucionar esse acompanhamento quando a Abbott lançou, há quase uma década, seu dispositivo de monitorização contínua — um sensor é instalado no braço e capta por 14 dias consecutivos o valor da glicose, que é visualizada no celular.
Agora, chega aos EUA o primeiro aparelho de uso semestral, o Eversense E3. Ele é implantado sob a pele num pequeno procedimento cirúrgico e mede sozinho os níveis de glicose, emitindo alertas quando as taxas estão muito baixas ou altas.
Teste genético para diabetes: vale fazer?
Nos últimos anos, exames que analisam o DNA chegaram ao mercado — alguns inclusive colhidos em casa e despachados via correio. No contexto do diabetes, o professor Renan Montenegro, da UFC, explica que, embora a genética possa trazer contribuições para o planejamento terapêutico, isso ainda não é aplicado em larga escala.
Os testes fazem mais sentido em situações como os diabetes monogênicos ou em condições que aumentam o risco de algumas complicações. Em geral, no diabetes tipo 2, que envolve vários genes, esses exames pouco agregam ao tratamento — pelo menos até agora.
+ LEIA TAMBÉM: O que a Covid-19 tem a ver com o diabetes?
Um dilema chamado acesso
Na reta final de qualquer inovação médica está o momento de ofertá-la ao maior número de pessoas. E não dá para falar de transformação no tratamento de uma doença sem se perguntar se e quando remédios e procedimentos mais modernos estarão ao alcance do cidadão.
No Brasil, onde sete em cada dez pessoas dependem do SUS, a discussão passa inevitavelmente pela rede pública. E, nesse departamento, os desafios não são poucos, sobretudo após a pandemia.
“A insulina análoga de ação prolongada foi aprovada para entrar no SUS em 2018 e ainda não chegou aos pacientes”, exemplifica Vanessa Pirolo, coordenadora do projeto Vozes do Advocacy, que reúne 24 entidades em defesa de políticas públicas para diabetes e obesidade.
Caso parecido envolve os inibidores de SGLT2, comprimidos receitados a quem tem diabetes tipo 2 e eficazes na redução do risco de problemas cardiovasculares e renais. É digno de nota que, segundo estimativas, a maioria dos brasileiros com o problema não tenha o quadro controlado.
“Também trabalhamos para incorporar no sistema público medicações para a obesidade e finalmente disponibilizar tratamentos para complicações do diabetes, como a retinopatia”, relata Vanessa, que convive há duas décadas com o diabetes tipo 1. Essa missão combina com a da nova gestão da SBD, que, pela primeira vez, formou um grupo de pacientes para debater com os especialistas demandas e planos de ação.
Nestes tempos em que a saúde virou pauta prioritária, um problema da envergadura do(s) diabetes exige que a sociedade e o Estado se mobilizem para que o avanço da ciência se materialize em qualidade de vida.
Não tenho diabetes. Quando me preocupar?
O rastreamento do diabetes deve estar contemplado no check-up. O início e a frequência da investigação com exames devem ser individualizados de acordo com uma série de fatores.
Se o sujeito é mais novo e começa a ter sintomas como perda de peso, sede e urina excessivas, vale suspeitar do diabetes tipo 1. Pensando no tipo 2, de natureza silenciosa, os exames devem começar mais cedo se houver casos na família ou o sujeito estiver acima do peso ou tiver outros fatores de risco.
Para adultos saudáveis, a Associação Americana de Diabetes aconselha o rastreio a partir dos 35 anos. São dois exames que avaliam a situação: a glicemia de jejum e a hemoglobina glicada — esta dá um balanço de como estão os níveis de açúcar no sangue nos últimos três meses. Outro teste, o de tolerância à glicose, pode ser requisitado.



 Chá da folha de mamão: entenda se há benefícios na bebida
Chá da folha de mamão: entenda se há benefícios na bebida “Mounjaro do Paraguai”: entenda os riscos de canetas emagrecedoras sem regulamentação
“Mounjaro do Paraguai”: entenda os riscos de canetas emagrecedoras sem regulamentação As bebidas que fazem você viver mais, segundo estudo
As bebidas que fazem você viver mais, segundo estudo 8 receitas fáceis (e gostosas) de molhos para deixar a salada irresistível
8 receitas fáceis (e gostosas) de molhos para deixar a salada irresistível Mapa da longevidade: startup ajuda a chegar melhor na maturidade
Mapa da longevidade: startup ajuda a chegar melhor na maturidade


















