Covid-19 e gripe: o que esperar dos vírus e das vacinas?
As lições trazidas pelo surto de gripe no verão e o recrudescimento da pandemia provocado pela variante Ômicron

O Brasil já estava quase vendo a luz no fim do túnel — ainda que estivesse pisando sobre um patamar de 200 óbitos por Covid-19 ao dia — quando a maré começou a virar outra vez.
Primeiro, veio um surto de gripe atípico em dezembro de 2021. O vírus influenza, um velho conhecido, era esperado para só depois de abril de 2022, época em que começa a vacinação anual contemplando as cepas que mais circularão no outono-inverno.
Trata-se de um esquema que funciona bem há mais de duas décadas: como o vírus muda periodicamente e surge primeiro no Hemisfério Norte, os imunizantes são feitos sob medida para as novas roupagens e chegam ao país um pouco antes de a gripe aterrissar, prevenindo casos graves e mortes. Mas este ano não foi bem assim.
Embora surtos fora de época aconteçam esporadicamente, o susto ganhou escala por estarmos diante de uma doença com sintomas parecidos com os da outra que vem nos aterrorizando desde fevereiro de 2020.
Motivos para o influenza se adiantar na história não faltam. “Os brasileiros voltaram a viajar para países da Europa e da América do Norte, até então com restrições, quando a nova cepa desse vírus já estava circulando por lá”, observa o infectologista Gerson Salvador, do Hospital das Clínicas de São Paulo.
Quando ela chegou aqui, no corpo dos viajantes, encontrou uma população que não estava imunizada a contento, em um momento de retomada da vida social e das atividades presenciais, já que a vacinação contra o coronavírus vinha demonstrando seus efeitos.
+ Leia também: Tire 7 dúvidas sobre isolamento e testagem por Covid-19
Para ajudar, o subtipo responsável pelo surto gripal, o H3N2 Darwin, não estava incluído na vacina de 2021. Havia, ao menos, um parente seu, o H3N2 de Hong Kong, o que garante proteção parcial. Ou garantiria, se estivéssemos adequadamente vacinados.
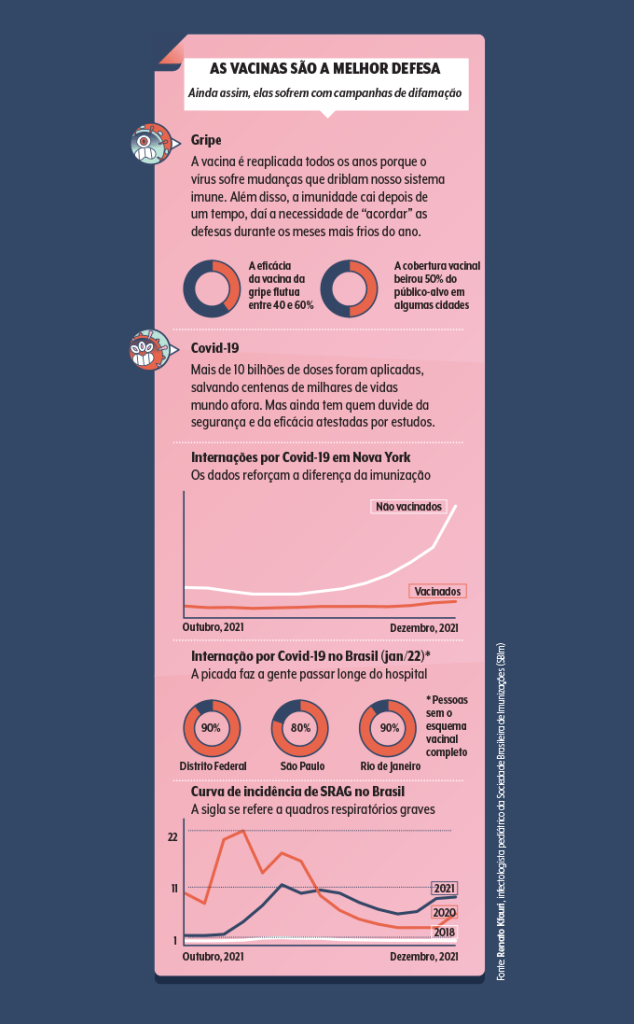
A meta anual para a gripe é imunizar 90% do público-alvo, mas, em 2021, só 72% das pessoas se vacinaram — em alguns municípios, não passou de 50%. A campanha, que iria até julho, se estendeu, mas ainda assim teve vacina sobrando.
Deu no que deu: hospitais abarrotados de gente se sentindo mal, sem conseguir descobrir o que tinha. A gripe, apesar de ser menos letal que a Covid-19, tende a produzir sintomas pesados, pressionando um sistema de saúde que não só ainda tinha de lidar com o coronavírus como testemunhava a disseminação de uma nova variante supertransmissível desse patógeno.
Pelo menos, os surtos de influenza são mais curtos, e em janeiro ele já parou de dar tanto trabalho. Mas sabe-se que a H3N2 Darwin é uma das cepas que devem circular por aqui no inverno.
Por isso, o Instituto Butantan, em São Paulo, acelerou a produção da vacina e deve entregar as doses a partir do início de março. Serão, como sempre, 80 milhões, a serem aplicadas em idosos, bebês, gestantes, profissionais de saúde, portadores de doenças crônicas, entre outros.
+ Leia também: Não é só Covid-19: as outras vacinas que os adultos devem tomar
A picada anual é o meio mais efetivo de conter a gripe — e não deve ser deixada de lado mais uma vez pela pandemia, como foi feito em 2020 e 2021. Afinal, tudo indica que iremos conviver com os dois vírus por tempo indefinido. Sim, ainda que encerremos a pandemia, não vamos acabar com o Sars-CoV-2.
O que se espera é que ele seja “dominado”, assim como ocorreu com o influenza, com a diferença de não termos que passar por séculos de surtos e epidemias com milhões de mortes.
“O coronavírus deve se tornar endêmico, isto é, uma doença que manejamos melhor. Vamos continuar tomando os cuidados preventivos e, se todos estiverem vacinados e a circulação viral for baixa, poderemos relaxar medidas como uso de máscaras e restrição de eventos, e retomá-las frente a novos surtos”, diz o epidemiologista Pedro Hallal, da Universidade Federal de Pelotas (UFPel), no Rio Grande do Sul.
Com menos vírus na praça, cai também o risco de surgirem variantes, pois diminuem as oportunidades de mutação.
Hoje, a batalha com o influenza, e mesmo com a Covid-19, está bem menos árdua graças à ciência de ponta e à agilidade para criar e fabricar novos imunizantes. Por outro lado, parte da sociedade empaca no mais básico: a capacidade de ajustar comportamentos e aderir às orientações técnicas, a empatia com o próximo e uma gestão pública responsável.
O que vai acontecer daqui pra frente depende tanto dos vírus quanto de nós. E precisamos aprender e nos mexer logo, porque outros capítulos virão.

Quando a variante Ômicron foi detectada, no fim de novembro de 2021, o ministro da Saúde alemão, um epidemiologista, declarou que ela era um “presente de Natal”.
A teoria de Karl Lauterbach, defendida por outros especialistas, é a de que o fato de o vírus estar se tornando mais brando e se espalhando feito fogo em palha seca indica que o fim da pandemia se aproxima.
“É uma previsão baseada em outras epidemias. Quando há uma infecção assim, grande parte da população se contamina ao mesmo tempo e o ambiente fica saturado para o vírus, porque não há mais para onde ele ir”, explica o pneumologista Carlos Carvalho, diretor da UTI Respiratória do Instituto do Coração (InCor), em São Paulo.
Há outras pistas a respeito. Em um estudo pequeno realizado nos anos 1980 com outro coronavírus, que provoca resfriados leves, os cientistas notaram que, ao ser exposto periodicamente, o mesmo grupo de pessoas era progressivamente menos afetado. O vírus induzia sintomas cada vez mais leves — às vezes, nem se manifestava.
Já existem, cabe lembrar, outros sete coronavírus que circulam entre nós. Alguns podem ter causado epidemias no passado, e o Sars-Cov-2 pode se tornar mais um membro da família a seguir o exemplo. Só que não sabemos se e quando isso vai acontecer: ainda há uma emergência sanitária em curso.
Não à toa, a fala de Lauterbach repercutiu mal no meio científico. Apesar de haver sentido na teoria e a Ômicron realmente se mostrar mais branda, a variante ainda pode provocar casos graves e fatais e sobrecarregar os sistemas de saúde. Ou seja, uma declaração do tipo passa uma falsa sensação de segurança.
E essa espécie de banalização viral tem suas consequências. No Brasil, após as comemorações de fim e início de ano e as viagens de férias, as hospitalizações aumentaram, assim como o uso de leitos de UTI, ocupados principalmente por não vacinados.
+ Leia também: Covid-19: Vacinas ainda funcionam contra a variante Ômicron
O país atingiu a média de óbitos diários na casa dos mil. A projeção da Universidade de Washington, nos EUA, é que o pico dessa onda tenha sido atingido por volta de 15 de fevereiro — mais ou menos quando a edição de fevereiro de VEJA SAÚDE chegar às suas mãos.
Isso ocorre, em primeiro lugar, porque a Ômicron não é uma gripezinha — e, a bem da verdade, nem sequer a gripe combina com um termo que menospreza sua potencial gravidade.
“Não há dúvida que essa onda de Covid-19 é menos severa, mas isso também se deve ao fato de que grande parte da população tem imunidade pré-adquirida por infecção ou pela vacina, às vezes as duas coisas. Na verdade, o que os estudos têm nos mostrado é que a variante em si é um pouco menos agressiva que a Delta, mas não muito menos do que a cepa original ou as primeiras variantes”, explica o médico Márcio Sommer Bittencourt, professor da Universidade de Pittsburgh, nos EUA.
Fora que ela é muito mais contagiosa. Suspeita-se que se espalhe quase tanto quanto o sarampo: a estimativa, a confirmar, é que um sujeito infecta quase dez pessoas. Ou seja, mesmo que seja mais leve na maioria dos casos, a Ômicron pode chegar facilmente a quem é mais suscetível e provocar um quadro da pesada.
Estatisticamente é assim: muita gente pega ao mesmo tempo e aumentam internações e óbitos. Questão de proporção.
+ Leia também: Quando fazer teste para sair do isolamento por Covid-19?
Portanto, a variante atual não pode ser desdenhada nem tratada como a última face da Covid-19. “Não estamos tão perto de chegar a uma linhagem endêmica, que provocaria uma letalidade muito baixa”, afirma o virologista Fernando Spilki, coordenador da Rede Corona-Ômica, que monitora a evolução genética do vírus.
A tendência, pelo menos, é que, pintando uma novíssima versão viral, ela seja mais pacífica, o que seria uma vantagem tanto para ela, que terá mais hospedeiros vivos ao seu alcance, como para nós, os tais hospedeiros.
Em tese, as mutantes que viriam sucessivamente seriam mais e mais leves, até aparecer um coronavírus capaz de invadir as células humanas, mas insignificante do ponto de vista da nossa saúde. A questão é que, em um golpe do destino, a alta circulação do vírus pode dar origem a uma cepa mais problemática — sim, o oposto das previsões.
É uma loteria, e, no momento, estamos dando sopa para o azar. Além do relaxamento em relação às aglomerações, a desigualdade no acesso às vacinas contribui para o problema. Não só em outros países, aqui também.
“Fomos bem nas primeiras duas doses, mas a cobertura da dose de reforço está ocorrendo de maneira muito lenta”, aponta a epidemiologista Carla Domingues, que durante anos coordenou o Programa Nacional de Imunizações (PNI) do ministério.
Tudo leva a crer que a vacina seja continuamente aperfeiçoada. Os cientistas poderão usar uma versão do vírus mais recente — a base das atuais é a cepa inicial de Wuhan, na China — ou mesmo criar uma fórmula universal, apta a proteger contra qualquer subtipo. São caminhos. Outro, já em estudo, é trocar o alvo do imunizante.
Hoje, a maior parte das vacinas mira a proteína spike, a estrutura do Sars-CoV-2 que lhe permite infectar as células e que mais sofre mutações. “Talvez seja o momento de pensar em outras regiões do vírus”, comenta Guimarães, que coordena pesquisas com uma vacina que foca em outra molécula, chamada nucleocapsídeo, ou proteína N.
Para que ela funcione, o sistema imune precisa responder tão bem quanto responde à spike — alvo dos produtos da Pfizer e da AstraZeneca/Fiocruz. Já a Coronavac utiliza o vírus inteiro, mas inativado. É um modelo antigo e efetivo, mas, assim como o da gripe, não é tão poderoso quanto essas novas plataformas.
Aliás, a vacina contra o influenza mostra como é mais importante evitar casos graves e mortes do que barrar a infecção. Nos adaptamos tão bem à dose — e ela ainda cumpre um papel indireto de reduzir a transmissão — que, embora haja experimentos para melhorá-la, eles não são tratados, digamos, como prioridade.
Claro que, no caso do coronavírus, ainda não dá para dizer se e quando chegaremos a um patamar mais confortável como esse. Por isso, os pesquisadores seguem incansavelmente seu trabalho. Outra perspectiva é mudar o local de aplicação da vacina a fim de criar uma linha de defesa na principal zona de ataque do vírus, o nariz.
O imunologista Jorge Kalil desenvolve pelo InCor e a USP um imunizante em formato de spray nasal que tem potencial para prevenir a transmissão por neutralizar o vírus antes que ele tenha tempo para replicar-se. O produto está pronto para ser testado em humanos, no aguardo do aval da Anvisa.
Mas temos que nos preparar psicologicamente para o fato de que é possível que não exista uma vacina perfeita, que bloqueie instantaneamente o Sars-CoV-2. Na verdade, entre todos os imunizantes que tomamos desde o berço, nenhum é esterilizante — isto é, impede totalmente a infecção.
Alguns são muito bons nisso, como as doses contra sarampo e pólio, mas 100% mesmo não existe. E também é esperado que, entre tantos infectados, alguns adoeçam gravemente e até morram. É a metáfora do goleiro: a vacina depende do resto do time (as outras medidas preventivas, como o uso de máscaras e a ventilação adequada em locais fechados) para ter sucesso.
+ Leia também: Os números não mentem: entenda a matemática das vacinas
Por essas e outras, não adianta pensar em tomar ou não a vacina como uma decisão individual. Isso, inclusive, diminui as chances de ela funcionar — na analogia futebolística, seria algo como um goleiro jogando sozinho para proteger um gol de 5 metros de altura. Por outro lado, quanto mais imunizados estamos, menor o risco de as bolas entrarem.
Vacinas são um pacto coletivo pelo bem de todos, inclusive daqueles que não podem tomar o imunizante.
O que vem pela frente?
Uma das principais questões em aberto é: como será depois da terceira dose da vacina da Covid-19? “Não dá para dizer ainda se precisaremos de uma quarta para todos e qual será a frequência de reforço”, diz a epidemiologista Denise Garrett, vice-presidente do Instituto Sabin de Vacinas, nos EUA. Vai depender do que queremos.
“Se objetivo for proteger contra a infecção, pode ser necessário aplicar doses mais regulares para manter bons níveis de anticorpos neutralizantes, mas isso é insustentável. Agora, se o foco é diminuir hospitalizações e impedir óbitos, não precisaremos de reforços tão frequentes. E esse objetivo está sendo cumprido”, explica Denise.
Para ela, a terceira picada nem deveria se chamar reforço. “Muitos vacinologistas defendem que esse esquema atual já seria o mais eficaz”, conta.
Há uma dose considerável de incerteza no futuro. O coronavírus pode minguar, pode surgir uma variante que escape dos imunizantes, pode brotar uma versão por trás de sintomas estranhos… No meio de tanta suposição, o que o surto fora de hora de influenza e o aumento nos casos graves de Ômicron apontam com clareza é que não podemos descuidar dos vírus respiratórios. Eles estão e estarão por aí.
O futuro dos imunizantes

E essa tal de flurona?
A ocorrência concomitante de gripe e Covid-19 levou a muitos casos de infecção dupla. O fenômeno ganhou um nome próprio, flurona, soma do inglês flu (gripe) e parte de “coronavírus”, mas não representa uma doença nova.
“Havia uma preocupação de que a superposição poderia intensificar os sintomas, mas isso não foi tão visto na prática”, afirma Miguel Cendoroglo Neto, diretor-superintendente médico do Hospital Israelita Albert Einstein (SP).
Os autotestes vão ajudar?
Na Europa e nos Estados Unidos, são muito utilizados e até distribuídos como política pública para monitorar melhor o avanço ou a regressão do vírus. “Com a informação fornecida, eles podem ajudar a reduzir o número de pessoas espalhando o vírus por aí”, avalia o infectologista Evaldo Stanislau, da USP.
Mas há poréns, como a inexistência de um sistema de coleta de dados e a orientação em relação aos resultados.
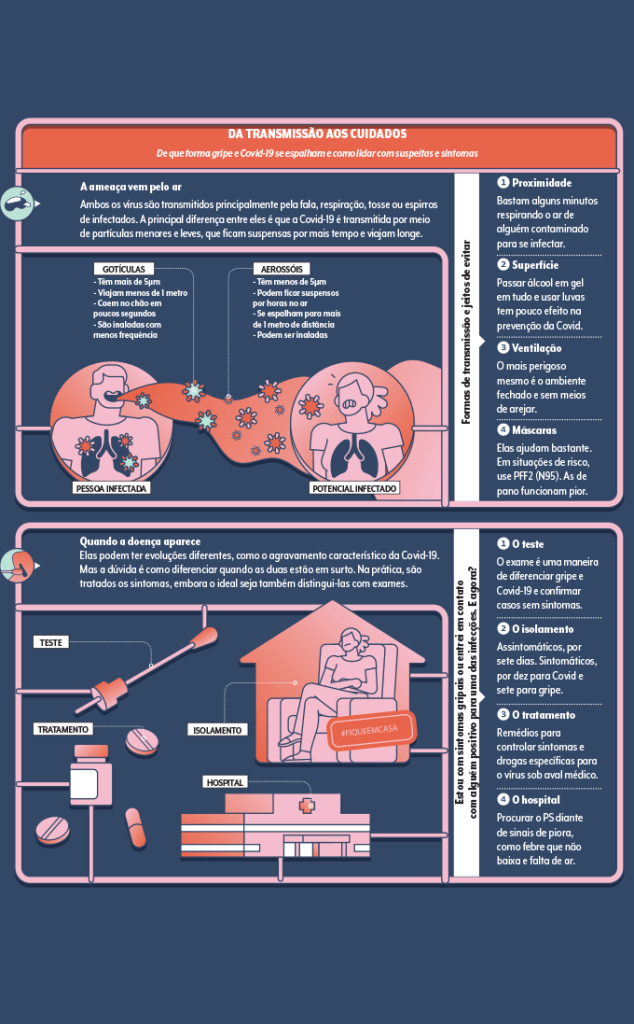
Gripe e Covid, da prevenção ao tratamento


 Divertida Mente: as lições que o filme traz sobre autoconhecimento
Divertida Mente: as lições que o filme traz sobre autoconhecimento Ômega-3: veja 10 alimentos ricos na gordura que faz bem ao coração
Ômega-3: veja 10 alimentos ricos na gordura que faz bem ao coração Pesquisa quer conhecer a vida de pessoas com DPOC
Pesquisa quer conhecer a vida de pessoas com DPOC Tecnologias à beira do leito ajudam a salvar vidas nas UTIs
Tecnologias à beira do leito ajudam a salvar vidas nas UTIs Febre oropouche: entenda a doença com sintomas parecidos com os da dengue
Febre oropouche: entenda a doença com sintomas parecidos com os da dengue