Foi um baque na família que fez Carla Comini olhar com atenção para seus pulmões. Em 2014, quando já havia largado o cigarro após 30 anos de convívio com o tabagismo, ela ficou sabendo que sua irmã recebera o diagnóstico de câncer de pulmão avançado. “Aí pensei: se ela, que não fumou quase nada na vida, teve essa doença, imagine eu”, recorda-se.
Foi naquela época que Carla, hoje com 61 anos e voluntária de uma farmácia comunitária, buscou um pneumologista. Só que, depois da consulta e dos exames, ela também descobriu um problema: não um tumor, mas a doença pulmonar obstrutiva crônica.
Mais conhecida pela sigla DPOC, ela é marcada por uma inflamação persistente na dupla de órgãos, o que gera falta de ar, cansaço, entre outros sintomas.
“Eu nem sabia o que era isso”, lembra Carla. O médico explicou: trata-se de uma enfermidade potencialmente grave, que oscila como a terceira ou quarta maior causa de morte no mundo e que aflige ao menos 13 milhões de brasileiros.
+ Leia também: “Quando falta ar, bate o desespero”: a vida com DPOC
Falta ar… e informação
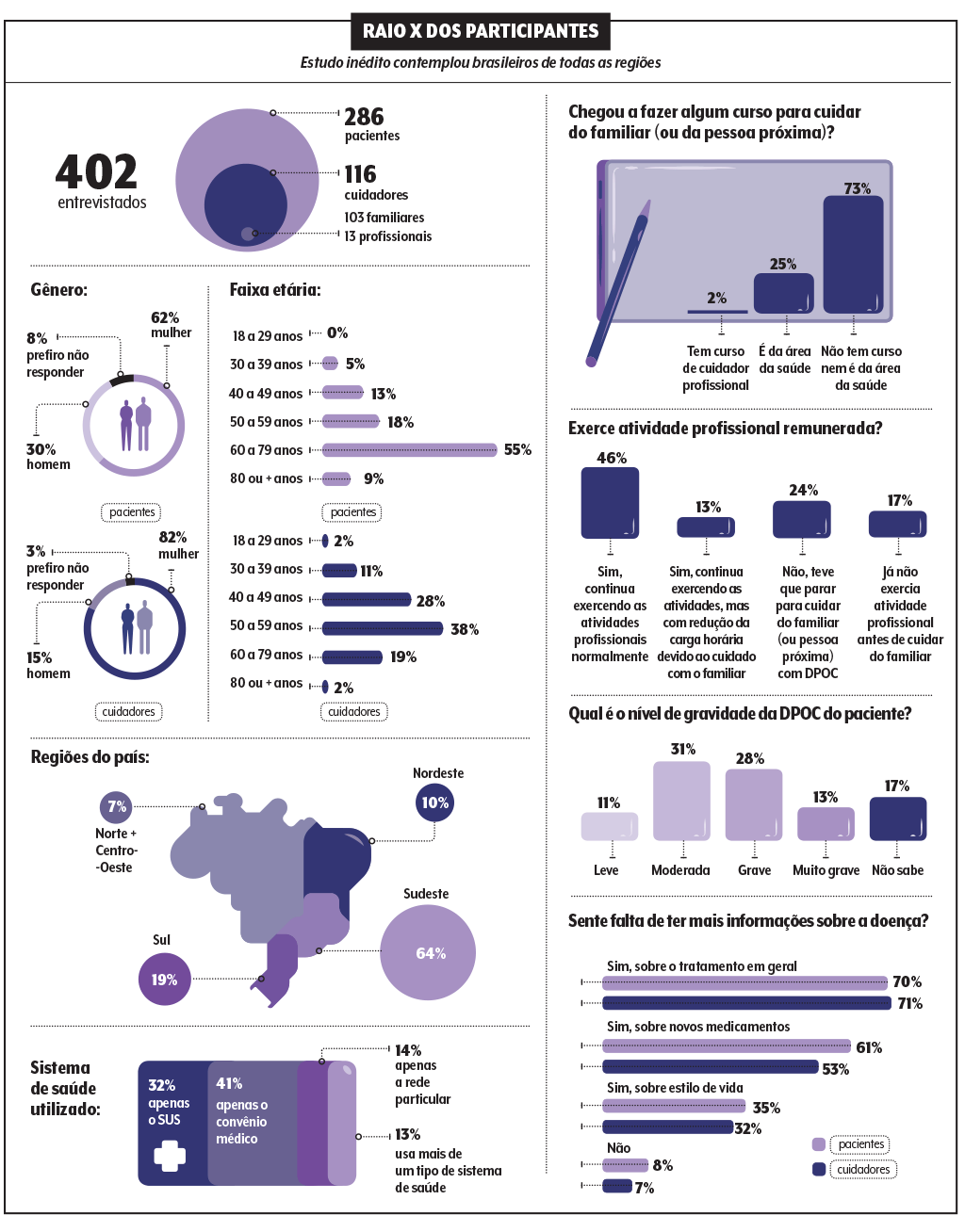
Infelizmente, uma parcela considerável desses cidadãos desconhece peculiaridades do quadro com o qual convivem, o que compromete seu manejo e a qualidade de vida. A conclusão vem de uma nova pesquisa de VEJA SAÚDE com o apoio da Sanofi.
Conduzido de forma online, o levantamento contemplou 402 respondentes de todo o país, entre pacientes e cuidadores. São pessoas que sentem no dia a dia os percalços da doença e da falta de informação a respeito — ao menos nove em cada dez se ressentem disso, sendo que 70% especificamente em relação ao tratamento.
“O desconhecimento contribui para uma detecção tardia”, alerta o pneumologista Fred Fernandes, da Comissão de DPOC da Sociedade Brasileira de Pneumologia e Tisiologia (SBPT). “Nós sabemos que por volta de 15% da população acima de 40 anos se encaixa nos critérios para o diagnóstico, mas, por aqui, só 3% são identificados”, completa.
Como consequência, poucos casos são flagrados antes de o fôlego começar a sumir. Carla foi uma exceção: “Eu não sentia nada na época. Mas, desde então, comecei a me cuidar ainda mais para evitar o avanço da DPOC”.
Clique aqui para entrar em nosso canal no WhatsAppPrimeiros sinais
No estudo, 41% dos entrevistados relatam lidar com a doença em estágio grave ou muito grave — outros 17% nem sequer sabem como responder.
“No começo, a pessoa não percebe que tem, porque a falta de ar surge de forma lenta e insidiosa”, retrata Fernandes. O sujeito, aos poucos, começa a cansar ao subir escadas, deixa de ir à padaria, para de jogar bola… E atribui isso ao envelhecimento. Não raro, só quando é hospitalizado por uma crise — chamada de exacerbação —, ele passará a entender o que está acontecendo.
Ao menos a DPOC não é minimizada pelos respondentes da pesquisa: 94% dos pacientes e 98% dos cuidadores afirmam que ela é, por definição, algo grave — na visão deles, mais do que asma, hipertensão, diabetes e depressão.
+ Leia também: Sem cura, doença pulmonar obstrutiva crônica (DPOC) exige detecção precoce
Relação com o fumo
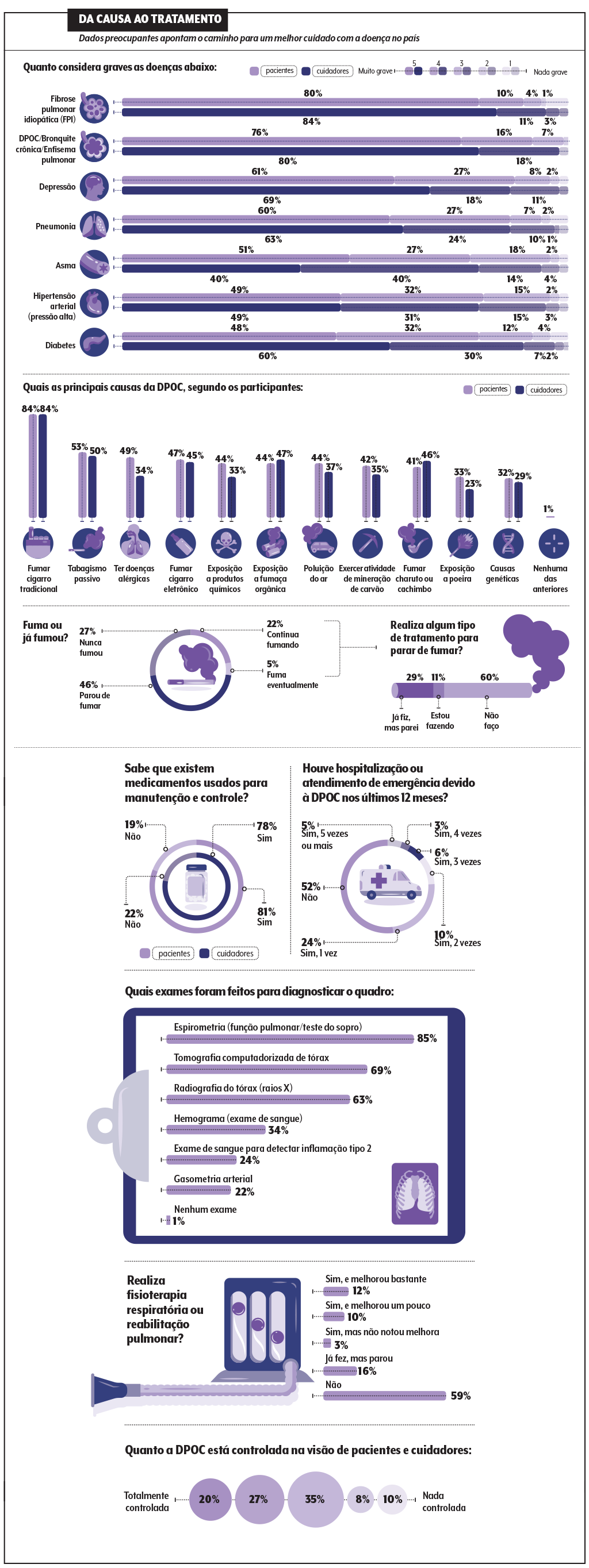
Por outro lado, menos da metade a associa ao tabagismo passivo, ao cigarro eletrônico e à fumaça da queima de biomassa (vinda de fornos à lenha, por exemplo), o que não deixa de ser uma armadilha.
“Em relação ao vape, acredito que está se formando uma legião de pessoas que terão DPOC daqui a alguns anos. Não podemos deixar passar a ideia de que ele é inofensivo”, afirma a pneumologista Margareth Dalcolmo, presidente da SBPT.
Até porque um dos principais pontos para controlar a DPOC é abandonar o tabaco, e essa falsa concepção pode fazer com que portadores da enfermidade apenas migrem do cigarro convencional para o eletrônico.
Novos tratamentos
Alivia saber que o tratamento da condição tem evoluído. O que os especialistas defendem e denominam como terapia tripla, que concentra três diferentes remédios em uma única bombinha para amenizar os sintomas e a progressão, está chegando ao SUS. E, recentemente, foi aprovado no Brasil o primeiro medicamento injetável imunobiológico contra a DPOC.
Já indicado contra outras enfermidades, como a dermatite atópica, o dupilumabe entra em cena quando a pessoa está usando a terapia tripla mas ainda não controlou adequadamente os sintomas. De acordo com o estudo clínico que embasou a aprovação, o fármaco reduz em 30% o risco de exacerbações severas.
+ Leia também: DPOC: novos tratamentos melhoram qualidade de vida
Agora tem um detalhe: a medicação só deve ser prescrita em episódios nos quais a DPOC está associada a uma particularidade que os cientistas batizaram de inflamação tipo 2.
Em resumo, é um tipo de processo inflamatório que se instala no sistema respiratório, propiciando mais crises, e diante do qual o novo anticorpo monoclonal atua — outros princípios ativos com ação similar devem chegar nos próximos anos.
Para detectar essa nuance, no entanto, é necessário fazer exames de sangue específicos, que só foram realizados por 24% da amostra da pesquisa.
“Mesmo antes de termos esse tratamento, o teste já era útil, porque a inflamação tipo 2 está associada a quadros mais graves”, elucida Fernandes. Ou seja, há falhas no momento do diagnóstico que se refletem mais tarde no tratamento e no bem-estar.
“Em trabalhos internacionais, nota-se que um terço dos pacientes apresenta exacerbações frequentes, mas no Brasil essa taxa é maior, porque ainda fazemos o diagnóstico depois desses eventos e às vezes de forma incompleta”, diz o médico.
Não por menos, 48% dos entrevistados precisaram ir ao hospital pelo menos uma vez por ano por causa da DPOC.
+ Leia também: Cuidar da saúde dos pulmões é uma urgência no Brasil
Suporte integral
Além dos exames e medicamentos certos, outra ferramenta crucial para o manejo da doença é a fisioterapia respiratória, que se vale de exercícios supervisionados para preservar a musculatura e o entra e sai de ar.
Quase todos os pacientes submetidos à técnica ouvidos pela pesquisa relataram melhoras significativas ao longo do tratamento. O problema: 59% nunca passaram por uma sessão.
“Não existe uma cultura de encaminhar a pessoa para a fisioterapia no início. Em geral, ela só chega em estágios graves ou após uma hospitalização”, observa o fisioterapeuta Fábio Pitta, professor da Universidade Estadual de Londrina (UEL).
Além disso, faltam centros de reabilitação, sobretudo nos serviços públicos fora das capitais. “O medicamento é uma perna do tratamento. O programa de reabilitação, com fisioterapeuta, psicólogo, nutricionista, é outra”, resume Pitta.
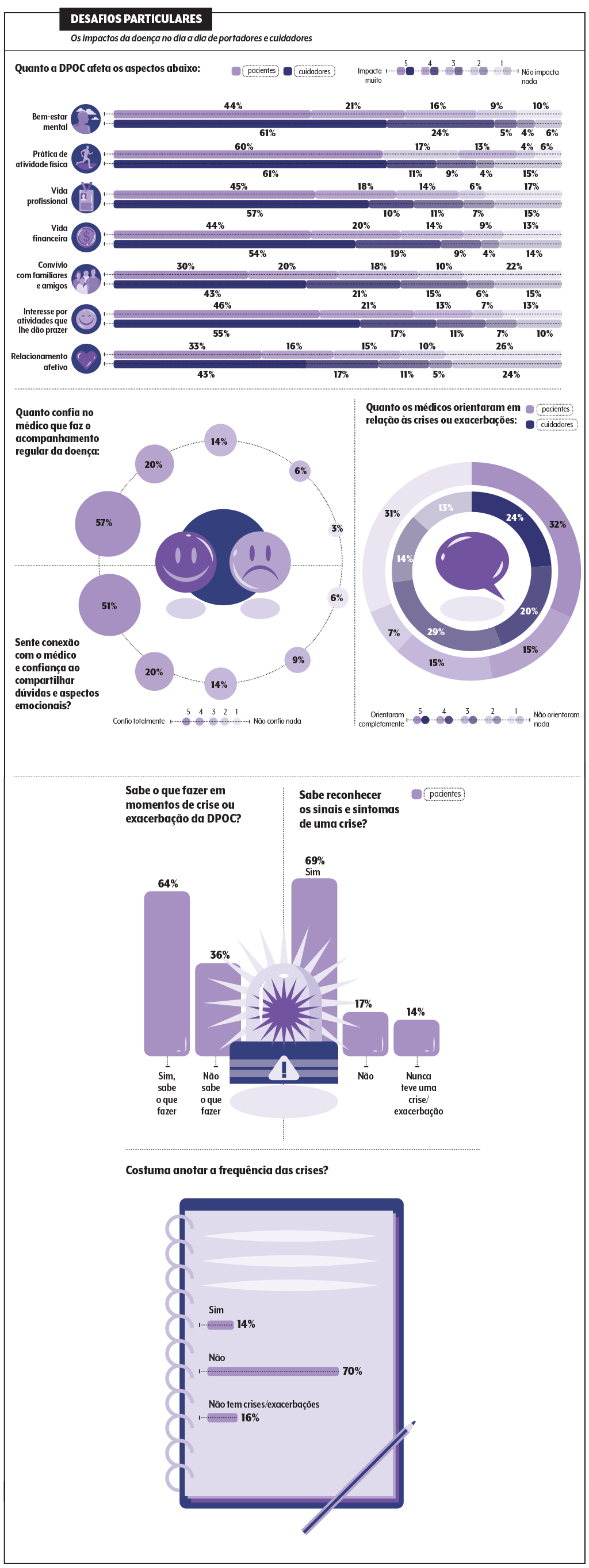
As lacunas de informação e de acesso a um cuidado mais global e moderno, alinhado à evolução científica, ajudam a entender por que 53% dos entrevistados não julgam estar com a DPOC controlada. O que, por sua vez, repercute na qualidade de vida, tanto dos pacientes como dos cuidadores.
+ Leia também: A cada 15 minutos, uma pessoa descobre que tem câncer de pulmão no Brasil
Entre quem tem a doença, o impasse maior reside na limitação de atividades do dia a dia: 77% não conseguem trabalhar ou fazer coisas simples como varrer a casa.
“Eu não tenho esse tipo de restrição”, comemora Carla. Contudo, ela diz que precisa se preparar com antecedência para compromissos que fogem da rotina. “Se vou viajar, já começo um treino para aguentar caminhadas mais longas, vejo se há passeios que eu não conseguiria realizar, planejo a quantidade de medicamentos que levarei”, exemplifica.
Entre os cuidadores, 85% reportam ser “impactados” ou “muito impactados” em termos de bem-estar emocional e 73% notam prejuízos à saúde financeira. Faz sentido.
“Estamos, em geral, falando de parceiras ou filhas que exercem essa função. Elas frequentemente param de trabalhar e possuem menos tempo para atividades prazerosas, além de se sentirem sobrecarregadas”, nota Pitta.
+ Leia também: DPOC: Entre a falta de ar…e a de informação
Soluções para o SUS
Para suprir as carências nesse cenário, a SBPT tem encabeçado projetos e selado parcerias, inclusive com o Ministério da Saúde.
Uma das iniciativas treina gratuitamente médicos da atenção primária, a porta de entrada no SUS, uma vez que faltam pneumologistas para lidar com um número elevado de pacientes. Outra pretende distribuir espirômetros, equipamentos portáteis e vitais ao diagnóstico. É um investimento proveitoso para as pessoas e o Estado.
“O sujeito bem diagnosticado e tratado se mantém produtivo e consome menos recursos públicos”, diz Margareth. Nessa direção, com mais gente devidamente cuidada, vai sobrar fôlego — em todos os sentidos.





 Chia: conheça os benefícios e como inserir na rotina
Chia: conheça os benefícios e como inserir na rotina Horas sentado, anos perdidos: malefícios do comportamento sedentário
Horas sentado, anos perdidos: malefícios do comportamento sedentário Diabetes: uma em cada dez pessoas entre 20 e 79 anos tem a doença
Diabetes: uma em cada dez pessoas entre 20 e 79 anos tem a doença Sangue nas fezes: 5 possíveis causas para o problema
Sangue nas fezes: 5 possíveis causas para o problema Fim da escala 6×1 no trabalho é questão de saúde física e mental
Fim da escala 6×1 no trabalho é questão de saúde física e mental