A busca do século
Em 1789, o médico britânico Edward Jenner notou que ordenhadores de vacas não contraíam varíola caso tivessem sido infectados pela versão animal da doença, que circulava entre os rebanhos. Sete anos de observações depois, em 1796, realizou um experimento no mínimo arrojado. Injetou o vírus bovino em um menino saudável e, em menos de dois meses, inoculou no mesmo garoto o líquido retirado de uma pústula da doença humana. Eureca! A criança não caiu de cama.
Dois anos se passaram até que o imunizante embrionário de Jenner fosse reconhecido pelos pares, um tempo bem mais curto do que virou praxe depois, quando a metodologia moderna entrou em jogo exigindo pesquisas por fases que englobam de culturas de células e cobaias em laboratórios a testes em milhares de seres humanos. A ousada invenção de Jenner abriu caminho à erradicação da varíola, mal que matou no mínimo 300 milhões de pessoas até ser eliminado em 1980, e ao controle de inúmeras outras moléstias. Ele é considerado o pai da vacina — o sonho de paz e consumo de qualquer cidadão na era da Covid-19.
Mas em 2020 o tempo virou um conceito ainda mais relativo. Os cientistas estão tentando fazer o milagre de obter em meses algo que leva anos ou décadas. Infectologistas, virologistas, epidemiologistas e companhia sabem que só um imunizante seguro e eficaz pode vencer de vez esse vírus que já matou mais de 1 milhão de pessoas pelo globo. Paradoxalmente, estamos distantes do século de Jenner, mas um tanto quanto próximos da janela de tempo da sua “rápida” experiência contra a varíola.
A diferença crucial é que há um monte de Jenners espalhados pelo mundo, inclusive no Brasil, pensando e testando formulações para nos livrar da nova praga. Apesar das disputas políticas e econômicas e dos surtos de desinformação que se intrometem na história, o mundo se uniu por essa causa urgente e prioritária.
“Houve uma coalizão de diversos países para levantar recursos rapidamente e financiar grupos de pesquisa”, conta a infectologista Cristiana Toscano, professora da Universidade Federal de Goiás e única brasileira no grupo da Organização Mundial da Saúde (OMS) que acompanha o desenvolvimento de quase 200 candidatas a vacina. “Os centros que saíram na frente já estavam trabalhando em produtos contra outros vírus que são parentes do Sars-CoV-2. Então foi mais fácil adaptar as plataformas”, contextualiza.
Além de ciência de ponta, essa busca envolve rios de dinheiro. Alguns países já investiram bilhões em doses antecipadas e a OMS pede ao menos 18 bilhões de dólares para garantir que elas cheguem às nações que não têm tanta grana para desembolsar. Processos regulatórios também estão sendo agilizados, mas a corrida tem limites e não pode pular etapas.
Bilhões por um imunizante:
- Nos Estados Unidos, o governou anunciou mais de 10 bilhões de dólares para encontrar uma vacina contra a Covid-19.
- A Operação Covax, da OMS, pede 18 bilhões para distribuir o imunizante igualitariamente e contemplar 2 bilhões de doses até o fim de 2021.
- No Brasil, cerca de 4,5 bilhões de reais anunciados pelo governo: 2,5 bilhões para a OMS; 1,9 bilhão na vacina de Oxford; 145 milhões na versão da Sinovac; e 7,8 milhões na produção de vacinas nacionais.
- Projeções calculam que o ideal seria assegurar 110 bilhões de dólares para viabilizar a produção e a distribuição mundial das vacinas mais avançadas. Isso geraria ganhos estimados em quase 2 trilhões de dólares pela proteção às populações.
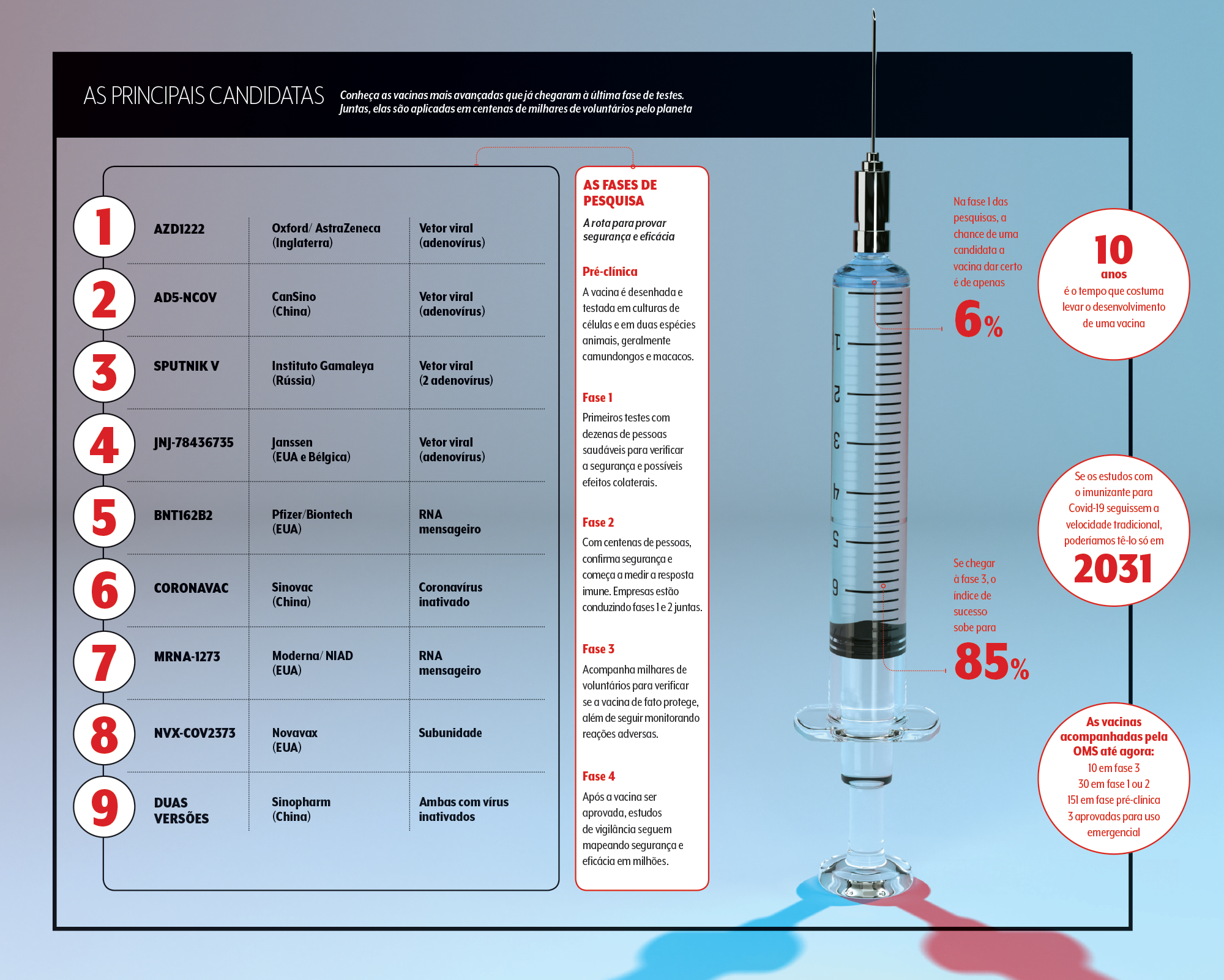
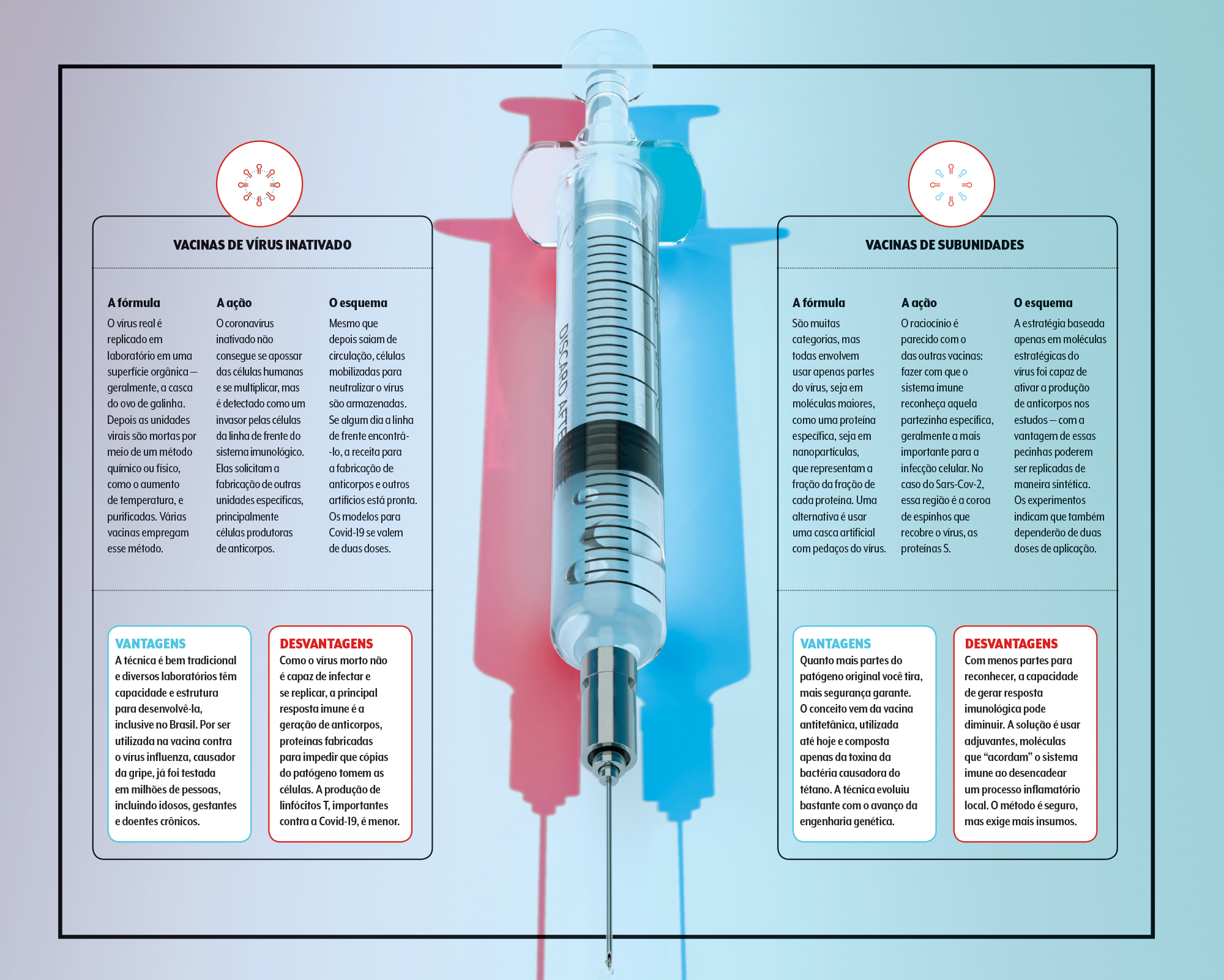
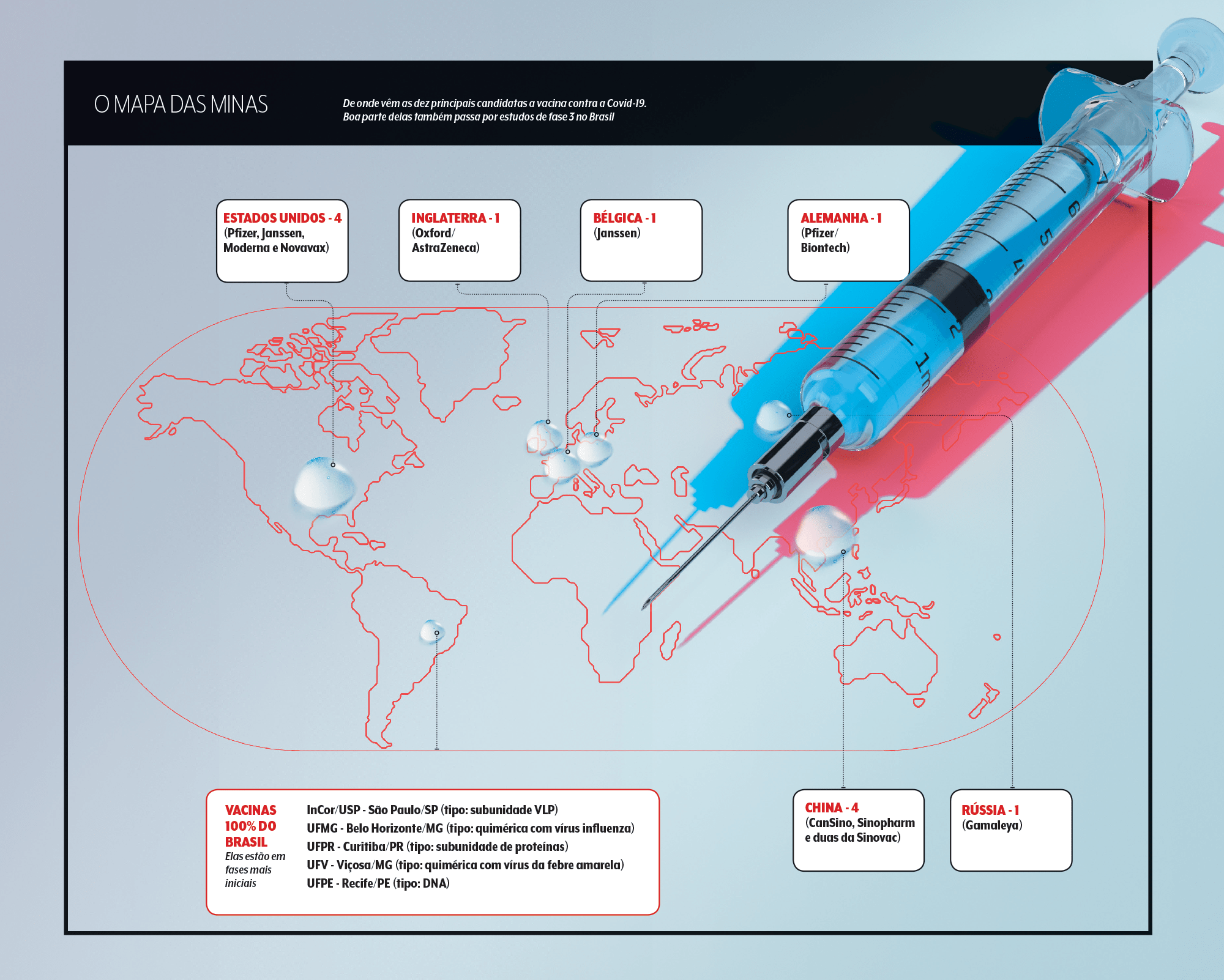
As vacinas mais avançadas
As vacinas na dianteira se encontram na chamada fase 3, que coloca à prova sua resposta imune monitorando nos voluntários a produção de anticorpos e a reação de células de defesa. “Só com essa fase bem feita, o que exige acompanhamento em milhares de pessoas, podemos ver inclusive os eventos adversos”, esclarece o infectologista Julio Croda, da Universidade Federal de Mato Grosso do Sul. É por isso que devemos ser otimistas sem deixar de ponderar os resultados preliminares divulgados por aí.
Mesmo sem ter dados finais em mãos, governos já anunciam acordos de transferência tecnológica com as farmacêuticas e esboçam projeções encorajadoras. Vladimir Putin, presidente da Rússia, assegurou vacinação em massa a partir de outubro. O americano Donald Trump declarou ter um produto aprovado no mesmo mês. O governador de São Paulo, João Doria, disse que a população do estado poderia receber o imunizante chinês avaliado no Instituto Butantan em dezembro.
São prazos difíceis de cumprir se o rito científico for respeitado. “Supondo que um fabricante anuncie resultados positivos no fim do ano, ainda teremos que passar pela ampliação da escala de produção, controle de qualidade lote a lote, aguardar o registro e resolver outras questões operacionais”, afirma Cristiana. “Estamos trabalhando com a expectativa cautelosa mas animadora de ter uma vacina pronta em março de 2021, com todas as etapas sendo conduzidas com rigor”, diz a consultora da OMS.
“Imagine mover investimentos dessa ordem para, no fim das contas, descobrir que a vacina não protege ou pode ser perigosa”, questiona Croda. O que preocupa os especialistas é justamente a pressão política em torno de quando teremos acesso às picadas. Feito esse recuo às origens e às regras básicas da ciência das vacinas, podemos vislumbrar os bastidores das candidatas a derrotar o coronavírus e o que estará em jogo no futuro.