No fim de março de 2020, a pneumologista Elnara Negri, do Hospital Sírio-Libanês e da Universidade de São Paulo (USP), notou um fenômeno tão curioso quanto preocupante em uma de suas primeiras pacientes com Covid-19. “Ela voltou para o hospital depois da alta porque sua oxigenação começou a piorar rapidamente. Logo depois que nós a entubamos, seu dedão ficou roxo, como se um coágulo estivesse bloqueando a chegada de sangue até ele”, relata.
A complicação após inserir um tubo na garganta da mulher para fornecer oxigênio lembrava algo que Elnara só via com frequência no início dos seus 30 anos de experiência em UTIs — onde hoje vão parar entre 5 e 12% dos infectados pelo coronavírus. “Naquela época, o aparelho disponível liberava bolhas de ar na circulação que causavam tromboses em regiões periféricas”, recorda a médica. A tecnologia, no entanto, evoluiu, e o risco de isso ocorrer declinou.
A estratégia para reverter situações do gênero é lançar mão de anticoagulantes, remédios que dissolvem os trombos e desobstruem veias e artérias. “Como naqueles tempos, utilizamos a heparina na paciente com Covid e ela logo melhorou. Mas decidimos investigar o que estava acontecendo”, conta Elnara.
Em contato com patologistas e médicos que realizam autópsias, a pneumologista descobriu que, na análise de vítimas fatais da doença, havia entupimentos em vasos sanguíneos não só nos pulmões mas também no coração, nos rins e até na pele. Aprofundando-se no caso, Elnara se tornou uma das primeiras profissionais do mundo a registrar o elo entre a infecção e tromboses. E também publicou seus achados positivos com a anticoagulação em 27 pacientes internados.
Com a agressão do vírus e a reação do organismo, microtrombos podem surgir nos pulmões, só que, de tão pequenos e localizados, passam despercebidos pelo corpo. Isso ajuda a entender por que algumas pessoas com a infecção têm quedas bruscas na oxigenação do sangue sem sentir falta de ar. É o cenário de uma pneumonia silenciosa, marca registrada da Covid-19.
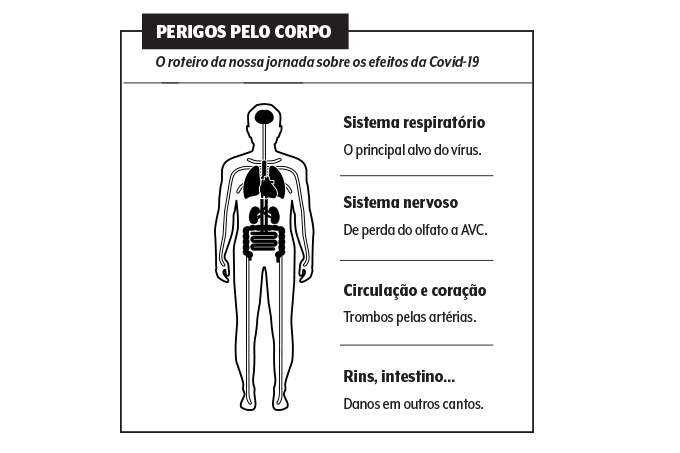
“Os pulmões são, sem dúvida, o local mais atacado pelo vírus e onde começam os problemas”, diz a cardiologista Ludhmila Hajjar, da USP e da Sociedade Brasileira de Cardiologia (SBC). Calcula-se que oito em cada dez pessoas infectadas não vão sofrer complicações ali ou em outros órgãos, mas até 20% dos acometidos precisam de internação e, às vezes, UTI.
É nessa parcela que o vírus Sars-CoV-2 tende a promover seus danos diretos e indiretos. O desafio é saber quem está mais suscetível ao ataque sistêmico.

A identificação dos trombos pelos pulmões e pela circulação em geral foi um dos marcos na compreensão da real amplitude da nova doença. “Tromboses já são observadas em casos graves de sepse, gripe e outras infecções respiratórias, mas são mais frequentes na Covid-19”, afirma o cardiologista Behnnood Bikdeli, do Centro Médico da Universidade Colúmbia, em Nova York, cidade que foi o epicentro da pandemia nos Estados Unidos. Dois dias depois da divulgação do estudo encabeçado pela brasileira Elnara Negri, o professor americano publicou uma pesquisa descrevendo o mesmo fenômeno no jornal do Colégio Americano de Cardiologia.
Para entender com minúcia por que ele ocorre, precisamos desbravar outra particularidade da infecção pelo coronavírus, a tempestade inflamatória. Quando o patógeno invade uma célula e se multiplica, há uma resposta-padrão do nosso sistema imune — e isso também vale para outros vírus e bactérias.
“As células infectadas avisam que estão sob ataque e o corpo libera substâncias inflamatórias”, explica a bióloga Karina Bortoluci, vice-presidente da Sociedade Brasileira de Imunologia. Essas mensageiras, as citocinas, são cruciais, já que mobilizam células de defesa para entrar rapidamente em cena. A tormenta controlada e proposital causa febre e mal-estar, sintomas clássicos de doenças infecciosas.
“Contudo, se essa resposta persiste e não é suficiente para controlar a infecção, pode começar a causar danos”, aponta Karina. É o que se observa nos quadros graves de Covid-19: uma verdadeira enxurrada de citocinas, que, depois de inflamar os pulmões, passa a fazer estragos em outros órgãos e estruturas. A tempestade castiga especialmente a parede dos vasos sanguíneos.
“Essas moléculas lesionam a região, e o organismo libera mais plaquetas e substâncias coagulantes para tentar cicatrizá-la”, descreve Olga Ferreira de Souza, diretora de cardiologia da Rede D’Or. Nesse ciclo constante de machucados e reparos, a coagulação fica bagunçada e as moléculas deflagradas acabam se embolando, o que culmina no entupimento de veias e artérias.
Os vasos menores e mais estreitos são atingidos primeiro, entre eles os do pulmão e aqueles que abastecem o coração. “O que tem nos surpreendido é o infarto em indivíduos sem comprometimento nas artérias coronárias, que são geralmente as envolvidas nesses casos”, observa o cardiologista Alexandre Abizaid, do HCor, em São Paulo.
As tais coronárias são mais amplas e toleram melhor os trombos, diferentemente de suas vizinhas, que, obstruídas, também levam à morte de células cardíacas. Se adicionarmos a isso as complicações do coronavírus em pessoas que já têm um coração fragilizado, compreendemos por que ele é um dos órgãos mais afetados pela Covid-19 — as panes ali representam a segunda causa de morte nas UTIs hoje.
Não para aí: o músculo cardíaco pode ser alvo do patógeno em si. “Células do coração também possuem na superfície a enzima usada pelo vírus para invadi-las”, detalha Olga. A infecção, ainda que menos comum, é conhecida como miocardite. Além dela, sujeitos com propensão ou fatores de risco estão mais vulneráveis a arritmias e insuficiência cardíaca.
Isso sem contar que diabetes, pressão alta e histórico de problemas cardiovasculares elevam o perigo de a Covid-19 agravar, sabotando o corpo todo. Por fim, a pandemia traz uma ameaça indireta ao peito: o fato de muita gente estar com medo de ir ao hospital e, assim, negligenciar sintomas de infarto ou outro chabu, relacionado ou não ao coronavírus.
Em quem a doença bate mais forte
Antes de seguirmos por outros reflexos da infecção da cabeça aos pés, convém reforçar que essas encrencas mais sérias, salvo raríssimas exceções, estão ligadas a dois fatores, o envelhecimento e a presença de doenças crônicas já existentes. “Todos os estudos demonstram que os idosos têm maior risco de complicações”, ressalta Olga.
Um deles, conduzido pela Universidade Harvard, nos EUA, com 9 mil pacientes tratados em 169 hospitais de diversos países, conclui que a idade é o principal aspecto associado à morte por Covid-19. No Brasil, quase 70% das vítimas fatais têm mais de 60 anos.
Mas, em que pese o impacto na imunidade, a data de nascimento não é uma sentença — afinal, existem muitos idosos se recuperando e casos severos ocorrendo entre jovens. Uma teoria é que certos anticorpos, menos habilidosos, estariam ligados à superinflamação a despeito da idade. E é de esperar que quem se cuida e envelhece bem esteja mais protegido.
Mais estudos deverão esclarecer as razões por trás da tempestade inflamatória, que costuma aparecer no que se entende como a segunda e mais desafiadora fase da doença. “É o principal mistério hoje. Algumas pessoas passam dias com sintomas leves e subitamente ficam muito doentes”, relata o neurologista Scott Andrew Josephson, da Universidade da Califórnia em São Francisco, nos EUA. Geralmente, essa piora ocorre no meio da segunda semana e exige atenção médica imediata.
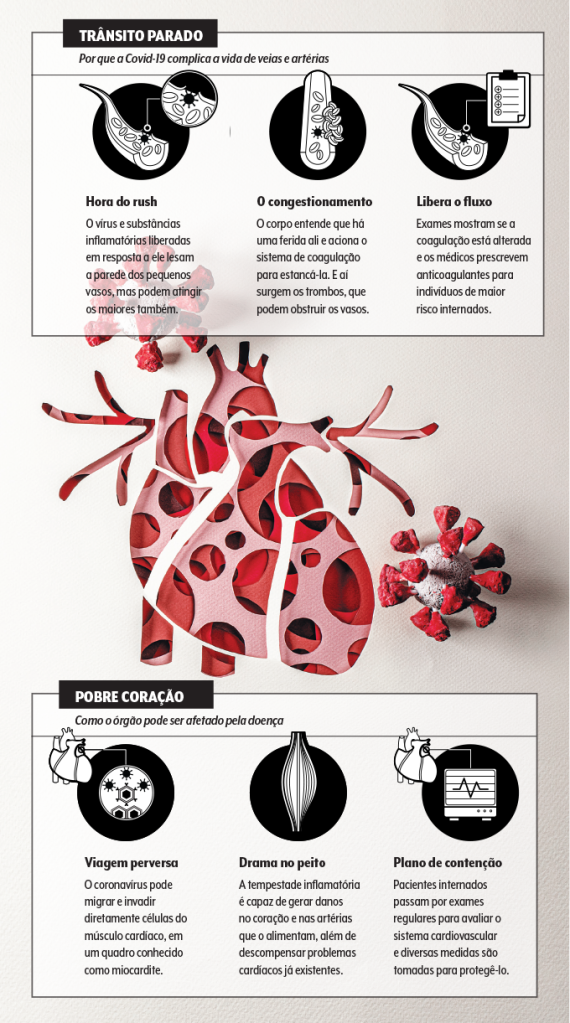
Um problema nervoso
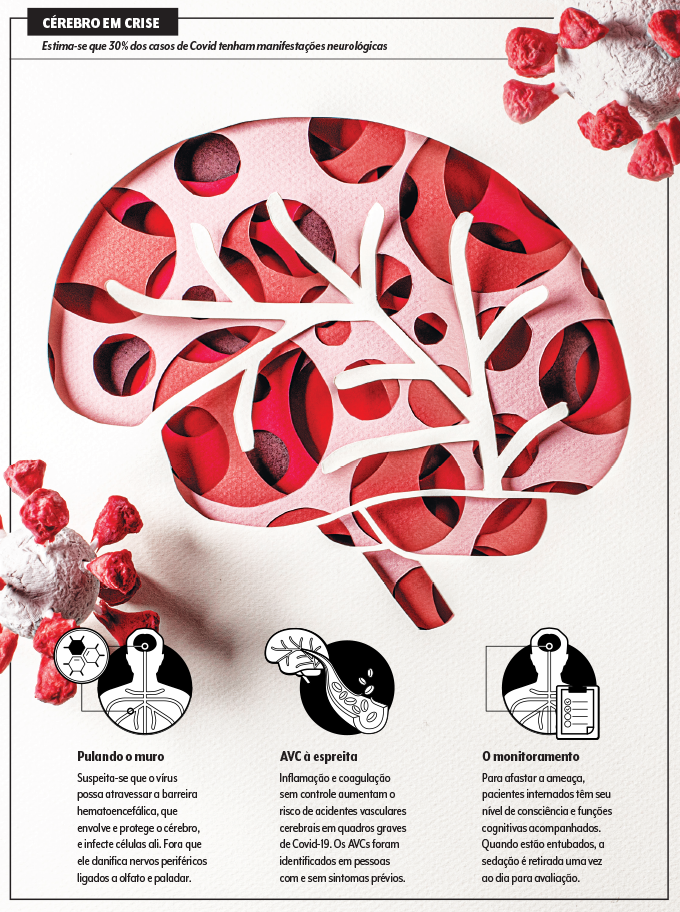
Nem o cérebro escapa das garras do coronavírus. Pesquisas indicam que pelo menos 30% dos portadores da infecção desenvolvem sintomas e descompassos neurológicos, de leves a preocupantes. “Os mais comuns são dor de cabeça, confusão mental e tontura”, lista Josephson.
Transtornos bem graves, como acidente vascular cerebral (AVC) e encefalite (uma inflamação no cérebro), foram relatados em indivíduos com quadros severos de Covid-19.
No caso dos derrames, o mecanismo está bem elucidado: as alterações na coagulação sanguínea e os danos nas paredes dos vasos podem atingir a circulação cerebral. Uma análise recém-publicada no periódico Stroke encontrou 32 registros de AVC entre mais de 3 500 pacientes internados por coronavírus em hospitais de Nova York.
A taxa é pequena, menos de 1%, mas os episódios tendiam a ocorrer em pessoas mais jovens e ser mais agressivos em comparação com os casos usuais de AVC. Para ter ideia, a dosagem de dímero-D, substância que ajuda a calcular o risco de trombose, era, em média, 10 mil nesse grupo, ante 575 do grupo convencional.
“Embora os idosos sejam mais ameaçados nesse sentido, temos visto coágulos cerebrais relacionados à infecção em jovens, e sem que haja outro sintoma importante antes”, conta o neurologista Paulo Bertolucci, coordenador do Núcleo de Envelhecimento Cerebral da Universidade Federal de São Paulo (Unifesp).
Por causa disso, algumas instituições já incluem a tomografia de tórax na investigação de novos episódios de AVC. Ao mesmo tempo, nos casos confirmados de Covid-19, especialmente os hospitalizados, os médicos acompanham constantemente o estado neurológico e podem prescrever anticoagulantes de maneira preventiva.
A exemplo do que pode acontecer com o coração, vão se acumulando pistas de que o coronavírus também consiga infectar as células nervosas. E não apenas no cérebro. É o que se imagina que ocorra com vias do sistema nervoso periférico responsáveis pelos sentidos do olfato e do paladar. “Estudos europeus apontam algum nível de perda sensorial em 90% das pessoas acometidas”, nota o neurocientista Stevens Rehen, do IDOR — Instituto D’Or de Pesquisa e Ensino, que avaliará, em parceria com a Universidade Federal do Rio de Janeiro (UFRJ) e a Fiocruz, o comportamento do Sars-CoV-2 em células neurais humanas.
A hipótese de que o vírus possa inclusive usar os nervos olfativos para subir até o cérebro é levantada por pesquisadores, mas ainda não há provas definitivas. Para atingir a massa cinzenta, o agente infeccioso precisa atravessar a barreira hematoencefálica, uma espécie de filtro que impede a entrada de toxinas e micro-organismos em circulação.
Não se sabe se o Sars-CoV-2 tem essa capacidade, mas é de supor que sim, uma vez que parentes do coronavírus chegam lá. “E a inflamação exagerada pode prejudicar a eficácia dessa barreira de proteção”, diz Bertolucci.
O tal do temporal de citocinas ainda explicaria os relatos, felizmente raros, de síndrome de Guillain-Barré, quadro que afeta os nervos periféricos e causa dor, formigamento ou paralisia temporária nos membros.
Enquanto as hipóteses pipocam quase na velocidade do crescimento dos casos de coronavírus no país, uma coisa é dada como certa: qualquer doente grave, que tenha de ficar muito tempo na UTI, precisa ser muito bem cuidado para minimizar sequelas neurológicas.
Na Covid-19, que costuma exigir semanas de leito e acompanhamento intensivo, não é diferente. “Há evidências de que cerca de um terço desses indivíduos tenha alguma disfunção cognitiva até um mês depois da alta, seja raciocínio um pouco lento, seja dificuldade na coordenação motora. Mas não sabemos se essas sequelas são passageiras”, argumenta a médica Gisele Sampaio, da Academia Brasileira de Neurologia.
Sobrou para os rins
Entre os pacientes encaminhados à UTI, o combo inflamação e coagulação fora de controle não poupa os rins. “É preciso que a produção de citocinas esteja bem elevada para atingi-los, mas acontece. No Brasil, observamos que até 40% dos internados em UTI necessitam de hemodiálise”, contextualiza o nefrologista Bento Fortunato, do Hospital Israelita Albert Einstein, na capital paulista.
Nesse procedimento, uma máquina é colocada para fazer o trabalho dos rins. Menos mal que a piora na dupla de órgãos que filtram o sangue parece restrita a casos bem severos de Covid-19 e, na maioria das vezes, dá para detectar se eles correm perigo com antecedência e intervir. Existem indícios, porém, de que o coronavírus possa viajar até os rins e infectar suas células.
Pois é, basta uma unidade do corpo ter a enzima-chave (a ECA2) para o patógeno se conectar e, pronto, ele tem boas chances de se apoderar dela. Cientistas já encontraram essa pecinha nos pulmões, no coração, nos rins, no intestino… Aliás, não é à toa que algumas pessoas infectadas sofrem de diarreia. Até então, não havia notícia de outro vírus que se valesse dessa enzima.
O Sars-CoV-2 ainda tem predileção por células do epitélio, o tecido que faz a interface entre os órgãos e o sangue. “Dá para supor, assim, que ele poderia alcançar praticamente o organismo inteiro”, avalia o infectologista João Prats, da BP — A Beneficência Portuguesa de São Paulo.
Coronavírus: muito além dos pulmões
Na profundeza e na superfície
A lista de maldades do coronavírus soa realmente extensa. Os médicos já tinham reparado que a conjuntivite pode ser um sintoma da infecção. Nesse caso, o hóspede indesejado se infiltra nos olhos, da mesma forma que faz com a boca ou o nariz. Quando se instala ali, desperta um processo inflamatório. “Estima-se em 30% as manifestações oculares entre os infectados, que vão desde um quadro simples, com olhos avermelhados, até secreções e edemas, o que é mais raro”, descreve o oftalmologista Cristiano Caixeta, do Conselho Brasileiro de Oftalmologia.
Mas o inimigo consegue ir mais fundo. Experts da Unifesp notaram lesões na retina de 12 portadores de Sars-CoV-2. O achado, publicado no periódico The Lancet, pode ser mais um sinal do avanço do vírus até o sistema nervoso central. O oftalmologista Rubens Belfort Jr., autor do trabalho, sugere que estudar a retina, intimamente ligada ao cérebro, seria como espiar pelo buraquinho da fechadura.
Se por dentro ele apronta, por que por fora seria tão diferente? Manchas vermelhas e que causam coceira na pele começaram a ser relatadas com a expansão da pandemia. Uma investigação espanhola com 375 cidadãos infectados chegou a cinco padrões de lesão cutânea.
O mais curioso, visto em 19% dos participantes, eram as falsas geladuras — queimaduras causadas pelo frio, que provocam manchas vermelhas ou arroxeadas nas extremidades. São os já famosos “dedos de Covid”. Erupções semelhantes às de herpes e urticária também foram visualizadas pelos estudiosos.
Todavia, como os cerca de 600 relatos de alterações na pele descritos na literatura médica são poucos comparados aos milhões de casos da doença, ainda ninguém cravou se há uma relação de causa e efeito ou se seria só coincidência.
O novo desafio do século
À época da descoberta feita pela pneumologista Elnara Negri, a pandemia dava seus primeiros passos no Brasil, com cerca de 100 mortes. Hoje já ultrapassamos meio milhão de infectados e 35 mil óbitos. Entre tantas incertezas e repercussões no corpo e na mente, perguntei aos especialistas entrevistados para esta reportagem o que mais desafia o mundo hoje no tratamento da Covid-19.
O imprevisível pico de piora da doença em algumas pessoas liderou as respostas. “É muito difícil não ter um remédio que funcione na maioria dos casos”, desabafa Prats. “Assim como lidar com a distância da família. O paciente, isolado, fica angustiado e os parentes, inseguros”, completa o infectologista.
“O que parece fazer mais diferença entre quem vive e quem morre é o acesso a um bom suporte de terapia intensivo e acompanhamento de uma equipe multidisciplinar”, analisa Ludhmila. Falamos de recursos e médicos de diversas áreas, enfermeiros, técnicos e companhia devidamente equipados e protegidos para atuar.
E é aí que a pandemia expõe uma das maiores chagas do Brasil, a desigualdade no acesso à saúde. Na cidade de São Paulo, epicentro da pandemia por aqui, a taxa de mortalidade chega a ser dez vezes maior nas periferias. Que a ciência e a vontade política se unam para curar essa ferida.
Um balanço sobre os tratamentos em estudo
Confira os principais remédios e soluções pesquisados para deter a Covid-19 hoje:
Corticoides: combatem a inflamação. A dexametasona, uma das avaliadas, já é empregada na prática contra a síndrome respiratória aguda grave e a miocardite, duas complicações da Covid-19.
Cloroquina: os resultados dos testes com a cloroquina e a hidroxicloroquina são desanimadores e inconclusivos. Hoje elas podem ser prescritas para quadros moderados e graves da doença.
Antivirais: promissores no início da pandemia, os remédios anti-HIV falharam nos estudos com humanos. O remdesivir, criado para combater o ebola, parece reduzir o tempo de internação e foi aprovado nos Estados Unidos.
Anticoagulantes: a heparina já é usada em boa parte das pessoas que precisam ficar na UTI ou correm maior risco de desenvolver coágulos. Hoje se investiga ainda uma possível ação direta contra o vírus.
Tolicizumabe: é um anticorpo monoclonal usado em doenças autoimunes e que bloqueia uma das moléculas envolvidas na tempestade inflamatória. Já há estudos avançados apurando sua eficácia em pneumonias severas.
Inibidores da JAK: essa classe de medicamentos, também receitada a pessoas com doença autoimune, interfere nas citocinas por trás da resposta inflamatória. Pesquisas em humanos começam em breve.
Antiparasitários: são fármacos como a nitazoxanida, estudada no Brasil, e a ivermectina, mais conhecidos como vermífugos. Passam por testes clínicos para validar sua capacidade de baixar a carga viral e a gravidade do quadro.
Plasma de convalescente: contempla anticorpos extraídos de pacientes recuperados e injetados naqueles doentes. Os resultados são positivos e há poucos efeitos colaterais, mas pesam limitações logísticas.
Anticorpos neutralizantes: a ideia é encontrar os melhores anticorpos capazes de frear o vírus e recriá-los em laboratório para uma produção em larga escala. Ainda não há pesquisas do gênero com seres humanos.


 Folha de taioba: benefícios de uma planta comestível e rica em nutrientes
Folha de taioba: benefícios de uma planta comestível e rica em nutrientes O elo entre autocuidado e saúde pública
O elo entre autocuidado e saúde pública Estudo inédito traz nova conduta para o tratamento do Câncer de Próstata
Estudo inédito traz nova conduta para o tratamento do Câncer de Próstata Por que as mulheres estão parando de se exercitar?
Por que as mulheres estão parando de se exercitar? Vacina da dengue 2024: quem pode tomar e outras respostas sobre a Qdenga
Vacina da dengue 2024: quem pode tomar e outras respostas sobre a Qdenga